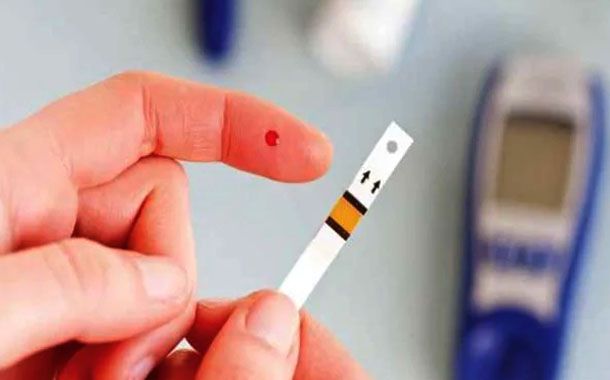
Hipoglisemi, kandaki şeker seviyesinin çok düşük olduğunda ortaya çıkan bir durumdur. Çoğu insan hipoglisemiyi sadece diyabetli kişilerde görülen bir şey olarak düşünür. Ancak, hipoglisemi şeker hastalığı olmayan kişilerde de ortaya çıkabilir.
Toplumda yaygın olarak görülmesine rağmen önemsenmediği için kronikleşen; ellerde titreme, açlık hissi, sinirlilik, unutkanlık, konsantrasyon güçlüğü, uykuya eğilim gibi semptomlarla kendini gösteren hipoglisemi hastalığı belirtileri nedeniyle; tansiyon, bunama, kalp ritim bozukluğu, migren, depresyon gibi ciddi hastalıklarla karıştırılabiliyor. Bu hastalıkların şüphesiyle uzun süreler tedavi gören ancak tedaviye yanıt alamayan hastalarda altta yatan esas nedenin hipoglisemi olduğu örneklerine sıklıkla rastlanıyor.
Nedenleri;
Hipoglisemi, kan şekeri (glikoz) seviyenizin çok düşmesi durumunda ortaya çıkar. Bunun olmasının birkaç nedeni vardır, en yaygın diyabet tedavisinde kullanılan ilaçların yan etkisidir. Hipoglisemiye neden olan diğer faktörler şunlardır:
Belirtileri;
Hipogliseminin belirtileri; şekerin düşme hızına ve kan şekerinin düzeyine bağlıdır. Örneğin; insülin gibi kan şekerini çok çabuk etkileyen ilaçlara bağlı hipoglisemi belirtileri çok belirgindir. Bu belirtiler arasında;
- Ani gelen soğuk terlemeler,
- Ellerde titreme,
- Dalgınlık,
- Bulantı,
- Açlık,
- Fenalık,
- İç titremesi en sık görülenlerdendir.
Etraftakiler hastanın renginin solduğunu ve terlediğini görürler. Bu belirtiler çok kısa sürede saniyeler, dakikalar içinde ortaya çıkar. Durum daha da ilerlerse nefes darlığı, şuur kaybı ve koma gelişebilir. Ağızdan kullanılan haplara bağlı şeker düşmeleri daha yavaş gelişir. Hafif durumlarda; açlık hissi, baş ağrısı, sersemlik hissi, dikkati toplayamama gibi belirtiler yanında kişilik değişiklikleri ortaya çıkar. Çabuk sinirlenme, anlamsız konuşmalar, şaşkınlık hissi, konuşurken kontrolü kaybetme görülebilir.
Tedavisi;
Hipoglisemi için iki olası tedavi yaklaşımı vardır:
- Acil tedavi anormal derecede düşük kan şekeri atağını gidermeyi amaçlar
- Altta yatan nedenin tedavisi ise uzun vadeli bir çözüm sağlayabilir.
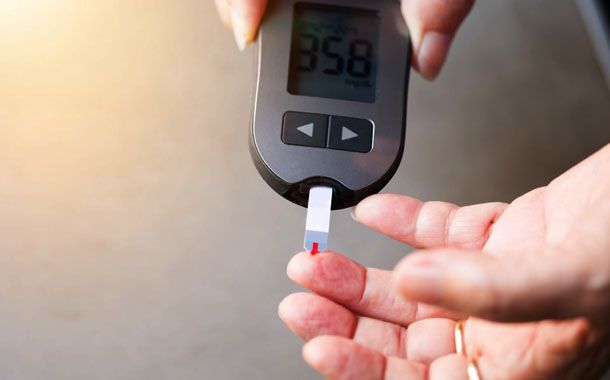
Anormal derecede düşük kan şekeri olan bir hastanın, hipoglisemi atağını sonlandırmak için en kısa sürede şekerli bir şeyler yemesi veya içmesi gerekir. Eğer hipoglisemiden şüpheleniyorsanız; yapmanız gereken ilk şey kan şekerinizi ölçmektir. Belirtilerin yanında kan şekeriniz 70 mg/dl’nin altında ise hipoglisemi tedavisine başlamalısınız. Hipoglisemi tok iken oluşmuş ise 2-3 adet kesme şeker ağzınıza atabilir ya da 1 çay bardağı meyve suyu / limonata içebilirsiniz. Eğer ana öğünden 15-30 dakika öncesi hipoglisemi ile karşı karşıya kaldıysanız hemen yemek yiyebilirsiniz. 10-15 dakika içinde herhangi bir değişiklik gözlenmiyor; aksine kötüleşme devam ediyorsa, şeker alımına (aynı miktarda) devam edilmeli.
Diyabetli kişilerin düzenli yemek saatlerine uyması önemlidir. Bu, kan şekeri seviyelerini mümkün olduğu kadar sabit tutmak için hayati öneme sahiptir.