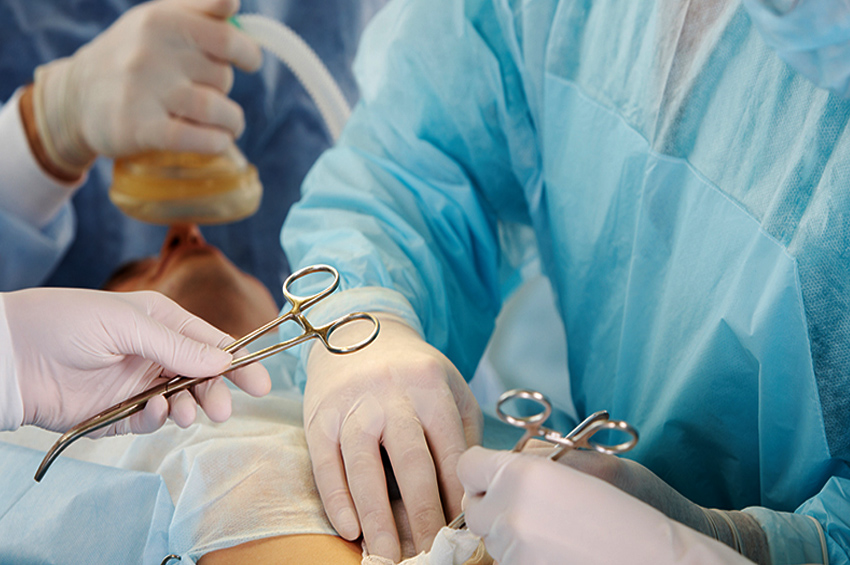
Vulvoplasti, doğumda erkek (Designated Male At Birth: DMAB) olarak belirlenen transseksüel ve ikili olmayan bireyler için cinsiyeti doğrulayan bir ameliyattır. Ameliyat sırasında vulva oluşturmak için penis, testis, skrotum ve üretradan alınan dokular kullanılır. Bu ameliyatı, cinsel organları cinsiyet kimlikleriyle uyumsuz hisseden trans ve ikili olmayan DMAB hastalarına yardımcı olabilir.
Haber Merkezi / Cinsel organlarınızın görünümünden rahatsızlık duyuyorsanız, bir vulvoplasti yardımcı olabilir. Cinsel organlarınızın vulvaya daha yakın görünmesini tercih ediyorsanız, vulvoplastiyi seçmek sizin için doğru seçim olabilir.
Kimler vulvoplasti yaptırmalıdır?
Vulvoplasti, geri dönüşü olmayan bir ameliyattır. Bu nedenle ameliyatınızın size fiziksel veya psikolojik olarak herhangi bir zarar vermediğinden emin olmanız çok önemlidir. Transseksüel bakımında uzmanlığa sahip cerrahlar ve davranış sağlığı uzmanlarından oluşan bir ekibe sahip olmak, vulvoplastinin sizin için uygun olup olmadığına karar vermeyi kolaylaştırabilir. Ameliyat için güçlü bir aday olduğunuzdan emin olmak için fiziksel ve zihinsel olarak sizi değerlendireceklerdir.
Fiziksel Değerlendirme
- Tıbbi geçmişinizi gözden geçirin.
- Kapsamlı bir fizik muayene yapın.
- Hormon seviyeleriniz ve organlarınızın sağlığı hakkında önemli bilgiler gösteren laboratuvar testleri sipariş edin.
- Sahip olabileceğiniz, bunları gerektiği gibi tedavi etmenize veya yönetmenize yardımcı olabilecek enfeksiyonları veya önceki koşulları not edin.
- Uyuşturucu ve sigara içmediğinizden emin olun.
Doktorunuz ayrıca vulvoplasti yaptırmanın gelecekteki sağlık ve aile planlaması hedeflerinizi nasıl etkileyeceği hakkında sizinle konuşacaktır. Ameliyattan sonra biyolojik olarak çocuk sahibi olamazsınız. Gelecekte çocuk sahibi olmak istiyorsanız, sperminizi daha sonra kullanmak üzere saklayabilirsiniz.
Davranışsal değerlendirme
- Vücudunuzun görünüşü ile cinsiyet kimliğiniz arasındaki kopukluk hakkındaki duygularınız
- İş, okul ve ev gibi başkalarıyla etkileşimde bulunduğunuz yerlerde cinsiyet kabulü ve ayrımcılık deneyimleriniz
- Hazırlıktan iyileşmeye kadar, ameliyatınız boyunca size yardımcı olacak destek ağı ve kaynakları da dahil olmak üzere, vulvoplastiniz için hedefleriniz
- Davranışsal sağlık koşulları veya duygudurum bozuklukları ile geçmişiniz
- Kendine zarar verme veya diğer risk alma faaliyetleriyle ilgili geçmişiniz
Son olarak, riskleri, faydaları ve maliyetleri dahil olmak üzere bir vulvoplastinin neleri içerdiğini anladığınızı doğrulayın.

Vulvoplasti sırasında ne olur?
Ameliyat yaklaşık bir buçuk saat sürer. İşlem sırasında, doktorunuz bir vulva oluşturmak için genital dokunuzu kullanacaktır. Doktorunuz:
- Penisinizi, skrotumunuzu ve testislerinizi çıkarır
- Klitorisinizi oluşturmak için penisinizin (penis başı) başındaki dokuyu kullanır
- İdrarı vücudunuzdan dışarı taşıyan boruyu (üretra) kısaltır
- Vulvanızın geri kalanını oluşturmak için skrotum, penis ve üretranızdaki dokuyu kullanır
- Ameliyattan sonra işemenize yardımcı olması için idrar sondası takar.
Muhtemelen eve daha sonra çıkarılacak bir kateter takarak gideceksiniz.
İyileşme süresi ne kadar?
Ameliyatınızı takip eden ilk iki hafta sonra kendinizi daha iyi hissetmeye başlarsınız. Dört ay sonra yeterince iyileşmiş olursunuz. Cinsel aktivite de dahil olmak üzere fiziksel aktivitenin ne kadar güvenli olduğu konusunda doktorunuzun tavsiyelerine uyun.
Vulvoplastinin avantajları nelerdir?
- İstediğiniz şekle daha yakın görünen cinsel organlara sahip olma
- Testosteron bloker dozunuzu durdurabilme veya azaltabilme
- Östrojen dozunuzu durdurabilme veya azaltabilme
- Klitoral zevk ve orgazm yaşama imkanına sahip olma
Vulvoplastinin riskleri veya komplikasyonları nelerdir?
- Bacaklarınızda uyuşma
- Ameliyat bölgesinde irin dolu bir kitle (apse)
- Ameliyat bölgesinde toplanan kan (hematom)
- Ameliyat bölgesinde toplanan berrak sıvı (serotom)
- 101’in üzerinde ateş, insizyonlarınızın yakınında şişlik ve sıcaklık gibi enfeksiyon belirtileri
- Baldırınızda , dizinizde, uylukta veya genital bölgenizde ağrı veya kızarıklık gibi kan pıhtısı belirtileri.
Bazen, vulvoplasti olan kişiler cinsel organlarında daha az cinsel duyum hissederler ve orgazma ulaşmaları daha zor olur. Ama bu nadirdir. Veya vulvalarının görünüşünden memnun olmayabilirler. Vulvanızdan memnun değilseniz, görünümünü düzeltmek için cerrahi seçenekler hakkında doktorunuzla konuşun.
Cinsiyeti doğrulayan ameliyat olmayı seçen çoğu insan kararlarından memnundur. Cinsel yaşamları da dahil olmak üzere günlük yaşamlarında kendilerini daha mutlu hissederler. Komplikasyon yaşamanız ve nihai sonuçlardan daha fazla memnun kalmanız için vulvoplastinizi yapacak doğru doktoru bulmak için zaman ayırmanız önemlidir.
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır.