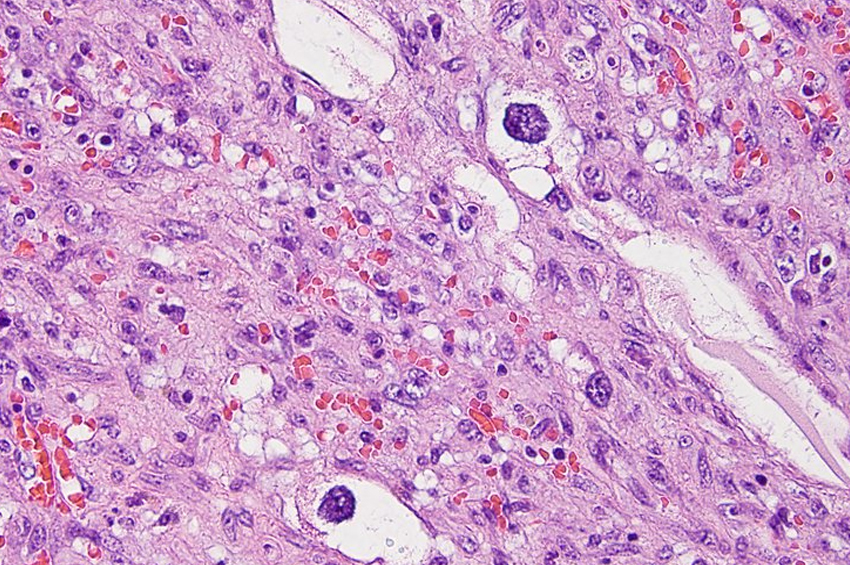
Anjiyosarkom, kanın iç astarını ve lenfatik damarları oluşturan vasküler endotelyal hücrelerden kaynaklanan bir tür yumuşak doku tümörüdür. Bu sarkom nadirdir, ancak doğası gereği kötü huyludur ve vücudun herhangi bir bölümünü, özellikle cilt, karaciğer, meme ve derin dokuları etkiler.
Haber Merkezi / Anjiyosarkom agresiftir ve bazen tedaviden sonra aynı başlangıç yerinde tekrarlar. Hastalığın bu özelliği lokal nüks olarak bilinir. Metastaz veya ikincil kanser, bu tümörün vücudun diğer bölgelerine geniş çapta yayılma eğiliminde olan başka bir özelliğidir. Akciğerler, karaciğer, beyin vb. bu ikincil oluşumun gerçekleştiği kısımlardır.
Bu hastalığa bağlı ölüm oranı, teşhis veya tedavisi ile ilgili zorluk nedeniyle çok yüksektir. Ek olarak, anjiyosarkom çok merkezlidir; tümörün bu özelliği, tedavi seçeneklerini daha karmaşık hale getirir.
Anjiyosarkomların sınıflandırılması
Anjiyosarkom, oluşumuna bağlı olarak birincil veya ikincil olabilir. Daha önce kanser olmayan bir kişi anjiyosarkomdan etkilenirse primer anjiyosarkom, radyasyon tedavisi verilen kısımda bir tümör ortaya çıkarsa sekonder anjiyosarkom olduğu söylenir. .
Anjiyosarkom ayrıca yerine göre sınıflandırılır. Hemanjiyosarkom, kan damarlarının duvarlarından kaynaklanan bir anjiyosarkom türüdür, lenfanjiosarkom ise lenf damarlarından kaynaklanan bir türdür. Yumuşak dokularda veya akciğerler veya karaciğer gibi bazı iç organlarda başlayan tümöre hemanjiyoendotelyoma denir .
Anjiyosarkomun oluşum yeri bu hastalığı sınıflandırırken göz önünde bulundurulan bir diğer faktördür. Buna dayanarak, farklı anjiyosarkom türleri vardır:
- Epiteloid anjiyosarkom: Bu nadir anjiyosarkom türü, kan damarlarının iç yüzeyindeki astarı oluşturan endotel hücrelerinde oluşur.
- Hepatik anjiyosarkom: Bu, karaciğer içindeki kan damarlarını enfekte eden agresif ve ölümcül bir tümördür.
- Kardiyak anjiyosarkom: Bu, kalbin endotel hücrelerinin bir tümörüdür. Bu nadir kanserin %90’ı sağ atriyumu etkiler. Doğası gereği agresiftir, yakındaki miyokardiyal duvara ve ardından atriyal odaya, vena kavaya ve triküspit kapağa yayılır.
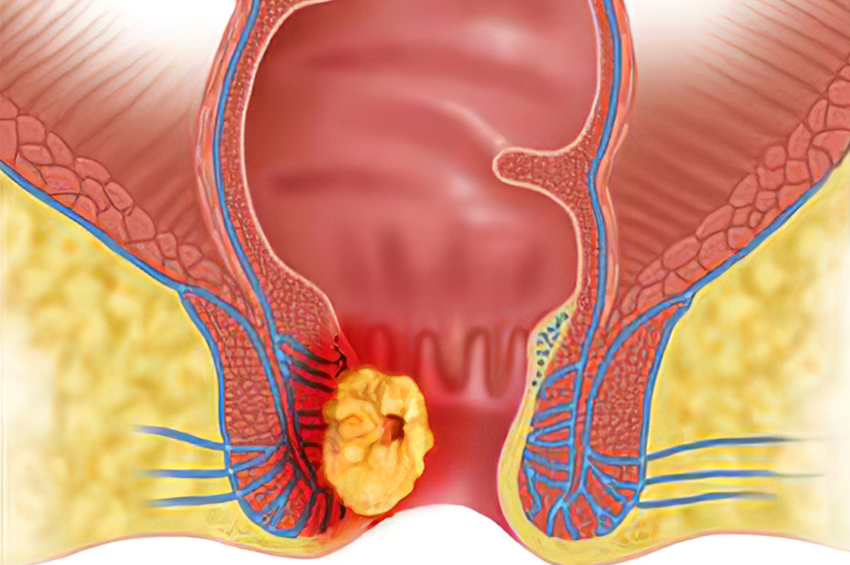
- Kutanöz anjiyosarkom: Bu, cildin kan damarlarını etkileyen bir anjiyosarkomdur. Bu hastalığın belirtileri, sıklıkla yanlış teşhis edildiği diğer cilt hastalıklarını içerir. Çoğu durumda saçlı deride ve yüzde görülür. Genellikle tedavilere kötü yanıt verir ve durum hızla kötüleşir. Bu anjiyosarkom cilt yüzeyinin altında ortaya çıktığında, deri altı anjiyosarkom olarak adlandırılır. Kutanöz anjiyosarkom, lenfödem ile ilişkili olabilir veya olmayabilir. İlişkisi olmayan, en sık görülen kutanöz anjiyosarkom türüdür.
- Göğüs anjiyosarkomu: Bu tür anjiyosarkom genellikle meme kanseri için ameliyat ve radyoterapi gibi tedaviler görmüş kadınları etkiler. Göğüs anjiyosarkomu, yaygın meme kanserlerinden daha agresiftir ve hızla büyüme eğilimi gösterir, bu da tedavi edilmesini zorlaştırır. Primer meme anjiyosarkomu normalde kadınların yaşamının üçüncü ila dördüncü on yılında ortaya çıkar. Memenin büyümesine ve meme renginin mavi-kırmızıya dönmesine neden olur. Derin yumuşak dokuları etkilese de göğüs duvarı kaslarına yayılmaz.
- Yumuşak doku anjiyosarkomu: Her yaşta hem erkek hem de kadınların yumuşak dokularını eşit olarak etkiler. Aşırı durumlarda, ya etkilenen kısımdaki kitlede ya da karın içindeki yapıların sıkışması olarak kendini gösterir. Bu durumda tümörün artan boyutu, trombosit hasarı, kalp yetmezliği ve spontan kanama ile ilişkilendirilebilir; bu çoğunlukla gençlerde görülür. Yumuşak doku anjiyosarkomunu diğer tümör türlerinden ayırt etmedeki zorluk nedeniyle tanısı zorlaşmaktadır. Kalp ve akciğer anjiyosarkomu gibi organa özgü anjiyosarkomlar bu kategorinin alt tipleridir. Temel prensip tüm vakalar için aynı olsa da uygulanan tedaviler doğası gereği kişiye özeldir.
- Kemik anjiyosarkomu: Bu tip tümör nadirdir ancak çok kötü huyludur ve çoğunlukla 50-70 yaş arası insanları etkiler. Uzun ve boru şeklinde olan göğüs kafesi, kafatası ve omurgayı içeren iskeletteki kemikler, oluştuğu alanlardır. Uzun aradan sonra tekrarlama olasılığı vardır.