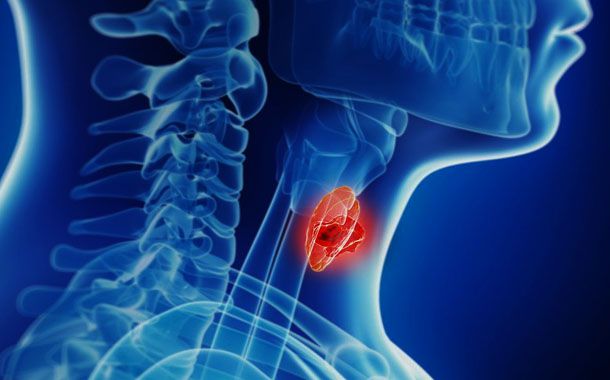
Bir kelebek şeklinde olan ve boynunuzun ortasında köprücük kemiğinizin üzerinde yer alan Tiroid bezi, metabolizmanızı ve büyümenizi düzenleyen hormonları salgılar. Boynunuzdaki alışılmadık yumrular tiroid probleminin bir belirtisi olabilir. Çoğu zaman bu yumrular iyi huyludur ve zararsızdır.
Bazen bu yumru, tiroidin papiller karsinomudur. Tiroidin papiller karsinomu en sık görülen tiroid kanser türüdür. Bu kanser türü daha çok 45 yaşın üzerindeki yetişkinlerde görülür. Tiroidin papiller karsinomu, tiroid bezinin sadece bir lobunda gelişen, yavaş büyüyen bir kanserdir. Erken evrelerinde teşhis edildiğinde, hayatta kalma oranı çok yüksektir.
Belirtileri;
Tiroidin papiller karsinomu genellikle asemptomatiktir, yani herhangi bir semptomu yoktur. Tiroidinizde bir yumru hissedebilirsiniz, ancak tiroiddeki çoğu nodül kanserli değildir. Ancak bir yumru hissederseniz, yine de doktorunuza görünmelisiniz.
Nedenleri;
Tiroidin papiller karsinomunun kesin nedeni bilinmemektedir. İlgili genetik mutasyon olabilir, ancak bu hipotezi doğrulamak için daha fazla araştırmaya ihtiyaç vardır.
Hastalık için bir risk faktörü baş, boyun veya göğsün radyasyona maruz kalmasıdır. Radyasyon, bazı kanserleri tedavi etmek için hala kullanılmaktadır.
Nükleer felaketlere maruz kalan veya bir nükleer felaketin yaklaşık 300 km. yakınında yaşayan insanlar yüksek risk altındadır. Kansere yakalanma riskini azaltmak için potasyum iyodür almaları gerekebilir.
Teşhisi;
Doktorunuz çeşitli testler kullanarak tiroidin papiller karsinomunu teşhis edebilir. Klinik bir muayene, tiroid bezinde ve yakındaki dokulardaki herhangi bir şişliği ortaya çıkaracaktır. Doktorunuz daha sonra tiroid için ince bir iğne aspirasyonu isteyebilir. Bu, doktorunuzun tiroidinizdeki yumrudan doku topladığı bir biyopsi. Bu doku daha sonra kanser hücreleri için mikroskop altında incelenir.
Kan testleri; Doktorunuz tiroid uyarıcı hormon (TSH) seviyelerini kontrol etmek için kan testleri isteyebilir. TSH, hipofiz bezinin ürettiği ve tiroid hormonunun salınmasını uyaran hormondur. Çok fazla veya çok az TSH endişe nedenidir. Çeşitli tiroid hastalıkları gösterebilir, ancak kanser dahil herhangi bir duruma özgü değildir.
Ultrason; Bir teknisyen, tiroid bezinizin ultrasonunu gerçekleştirecektir. Bu görüntüleme testi, doktorunuzun tiroidinizin boyutunu ve şeklini görmesini sağlayacaktır. Ayrıca herhangi bir nodülü tespit edebilecek ve katı kütleler olup olmadıklarını veya sıvı ile dolu olup olmadıklarını belirleyebilecekler. Sıvı dolu nodüller tipik olarak kanser değildir, katı olanların kötü huylu olma şansı daha yüksektir.
Tiroid taraması; Doktorunuz ayrıca tiroid taraması yapmak isteyebilir. Bu prosedür için, tiroid hücrelerinizin alacağı az miktarda radyoaktif boya yutacaksınız. Taramadaki nodül alanına baktığınızda, doktorunuz “sıcak” mı yoksa “soğuk” mu olduğunu görecektir. Sıcak nodüller, çevredeki tiroid dokusundan daha fazla boyayı kaplar ve genellikle kanserli değildir. Soğuk nodüller çevre dokular kadar boya almaz ve kötü huylu olma olasılığı daha yüksektir.
Biyopsi; Doktorunuz tiroidinizden küçük bir doku parçası almak için biyopsi yapar. Doku mikroskop altında incelendikten sonra kesin teşhis mümkündür. Bu aynı zamanda hangi tip tiroid kanserinin mevcut olduğunun teşhisine de izin verecektir.
Doktorunuz biyopsiyi ince iğne aspirasyonu adı verilen bir prosedürle gerçekleştirecektir. Veya daha büyük bir örneğe ihtiyaç duyarlarsa ameliyat yapabilirler. Ameliyat sırasında doktorunuz genellikle tiroidin büyük bir bölümünü çıkarır ve hatta gerekirse bezin tamamını da çıkarabilir.
Herhangi bir endişeniz veya sorunuz varsa, biyopsi veya diğer testlerden önce doktorunuzla konuşun. Doktorunuz ameliyattan sonra ihtiyacınız olabilecek ilaçları size açıklamalıdır.
Papiller tiroid kanserinin evrelendirilmesi;
Teşhisinizden sonra, doktorunuz kanseri evreleyecektir. Evreleme, doktorların bir hastalığın ciddiyetini ve gerekli tedaviyi nasıl kategorize ettikleri için kullanılan terimdir.
Tiroid kanseri için evreleme, diğer kanserlerden farklıdır. Artan ciddiyet sırasına göre 1’den 4’e kadar aşamalar vardır. Evreleme aynı zamanda kişinin yaşını ve tiroid kanserinin alt tipini de dikkate alır. Papiller tiroid kanseri için evreleme aşağıdaki gibidir:
45 yaşın altındaki kişiler için
- evre; Tümör herhangi bir boyuttadır, tiroidde olabilir ve yakındaki doku ve lenf düğümlerine yayılmış olabilir. Kanser vücudun diğer bölgelerine daha yayılmadı
- evre; Tümör herhangi bir boyuttadır ve kanser vücudun akciğerler veya kemik gibi diğer bölgelerine yayılmıştır. Lenf düğümlerine de yayılmış olabilir
45 yaşın altındaki papiller tiroid kanserli kişiler için 3. evre ve 4. evre yoktur.
45 yaş üstü kişiler için;
- evre; Tümör 2 santimetrenin (cm) altındadır ve kanser yalnızca tiroidde bulunur
- evre; Tümör 2 cm’den büyük ancak 4 cm’den küçüktür ve hala sadece tiroidde bulunur
- evre; Tümör 4 cm’nin üzerindedir ve tiroidin biraz dışında büyümüştür, ancak yakındaki lenf düğümlerine veya diğer organlara yayılmamıştır. Veya tümör herhangi bir boyuttadır ve tiroidin biraz dışında büyümüş ve boyundaki tiroid etrafındaki lenf düğümlerine yayılmış olabilir. Diğer lenf düğümlerine veya diğer organlara yayılmamıştır
- evre; Tümör herhangi bir boyuttadır ve akciğerler ve kemikler gibi vücudun diğer bölgelerine yayılmıştır. Lenf düğümlerine de yayılmış olabilir
Tedavisi;
Ameliyat; Tiroid kanseri ameliyatı geçirdiyseniz, tiroid bezinizin bir kısmı veya tamamı çıkarılabilir. Doktorunuz tüm tiroidinizi çıkarırsa, hipotiroidizmi yönetmek için hayatınızın geri kalanında ek tiroid hormonları almanız gerekecektir .
Radyasyon tedavisi; İki farklı radyasyon tedavisi vardır: harici ve dahili. Dış radyasyon, vücudun dışında vücuda radyasyon gönderen bir makineyi içerir. Dahili radyasyon, radyoaktif iyot (radyoiyot) tedavisi, sıvı veya hap şeklinde verilir.
- Dış radyasyon; Dış ışın radyasyonu, X ışını ışınlarını kanser bölgesine yönlendiren bir tedavidir. Bu tedavi, tiroid kanserinin diğer, daha agresif formları için daha yaygındır. Çoğunlukla papiller tiroid kanseri tiroidden yayılırsa veya ameliyat riski çok yüksek olduğunda kullanılır. Dış ışın radyasyonu, bir tedavi mümkün olmadığında palyatif tedavi de sağlayabilir. Palyatif tedaviler semptomları yönetmeye yardımcı olur, ancak kanseri etkilemez
- İç radyasyon; Tiroid hormonu yapmak için tiroid hücreleri kan dolaşımından iyot alır ve hormonu üretmek için kullanır. Vücudunuzun iyotu bu şekilde yoğunlaştıran başka bir parçası yoktur. Kanserli tiroid hücreleri radyoaktif iyotu emdiğinde hücreleri öldürür.
Kemoterapi; Kemoterapi ilaçları kanser hücrelerinin bölünmesini engeller. Bu tedaviyi enjeksiyon yoluyla alacaksınız. Spesifik kanser hücrelerini hedef alan farklı tipte kemoterapi ilaçları vardır. Doktorunuz sizin için hangi ilacın doğru olduğuna karar vermenize yardımcı olacaktır.
Tiroid hormon tedavisi; Hormon tedavisi, hormonları ortadan kaldıran veya etkilerini engelleyen ve kanser hücrelerinin büyümesini durduran bir kanser tedavisidir. Doktorunuz, vücudunuzun tiroid uyarıcı hormonlar üretmesini engelleyen ilaçlar yazabilir. Tiroidi kısmen çıkarılan bazı kişiler, tiroidleri yeterli tiroid hormonu üretemediği için hormon replasman hapları alacaklardır.
Hedefe yönelik tedavi; Hedefe yönelik tedavi ilaçları, kanser hücrelerinde bir gen mutasyonu veya protein gibi belirli bir özelliği arar ve kendilerini bu hücrelere bağlar. Bağlandıktan sonra bu ilaçlar hücreleri öldürebilir veya kemoterapi gibi diğer tedavilerin daha iyi çalışmasına yardımcı olabilir. Tiroid kanseri için onaylanmış hedefe yönelik tedavi ilaçları arasında vandetanib (caprelsa), cabozantinib (cometiq) ve sorafenib (nexavar) bulunur
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.