Vücudun en büyük ikinci organı olan Karaciğer, yiyecek ve içeceklerden besinlerin işlenmesine yardımcı olur ve kanınızdaki zararlı maddeleri filtreler. Karaciğerinizde çok fazla yağ olması karaciğer iltihabına neden olabilir, bu da karaciğerinize zarar verebilir ve yara izi oluşturabilir. Ağır vakalarda bu yara izi karaciğer yetmezliğine neden olabilir.
Karaciğer yağlanması, sebebine göre iki genel türe ayrılır. Çok fazla alkol tüketen bir kişide karaciğer yağlanması geliştiğinde, alkole bağlı karaciğer yağlanması hastalığı (AFLD) olarak bilinir. Alkol kullanmayan ya da çok az alkol kullanan bireylerde gelişen karaciğer yağlanması ise alkole bağlı olmayan karaciğer yağlanması (NAFLD) olarak bilinir.
Daha ağır karaciğer yağlanması geçiren bazı bireylerde, karaciğer iltihabı nedeniyle ileri derecede yara dokusu oluşabilir, yani karaciğer skarlaşması gerçekleşebilir. Karaciğer skarlaşması, aynı zamanda karaciğer fibrozu olarak isimlendirilir. Şiddetli karaciğer fibrozu gelişirse bu da siroz gibi hayati tehdit oluşturan hastalıklara yol açabilmektedir. Siroz sonucunda karaciğer yetmezliğine kadar ilerleyen olumsuz bir durum oluşur.
Alkole bağlı olmayan karaciğer yağlanmasından muzdarip kişilerde de agresif bir karaciğer yağlanması hastalığı türü olan alkolsüz steatohepatit (NASH) geliştirebilir. Bu türde karaciğer dokusu üzerinde görülen hasar, ağır alkol kullanımından kaynaklanan hasara benzerlik gösterir ve yine karaciğer yetmezliğine neden olabilir.
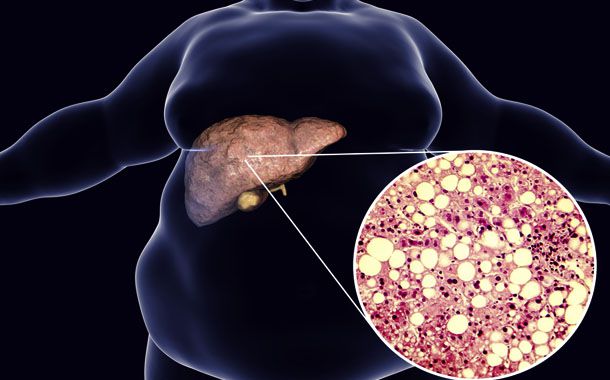
Karaciğer yağlanmasının iltihap ile birlikte seyretmesi NASH olarak tanımlanıyor. NASH çoğu kez, yüksek şekerli ve yağlı beslenmenin ve hareketsiz bir yaşam tarzının sonucu olarak ortaya çıkıyor, şişmanlık, tip 2 diyabet ve insülin direnci ile yakından ilişkili.
Nedenleri;
- Obezite
- Yüksek kan şekeri
- İnsülin direnci
- Kanınızdaki yüksek yağ seviyeleri, özellikle trigliseritler
Daha az yaygın olan nedenler;
- Gebelik
- Hızlı kilo kaybı
- Hepatit C gibi bazı enfeksiyon türler
- Metotreksat (Trexall), tamoksifen ( Nolvadex ), amiodoron (Pacerone) ve valproik asit (Depakote) gibi bazı ilaç
- Türlerinin yan etkileri
- Belirli toksinlere maruz kalma
Belirtileri;
Çoğu durumda, yağlı karaciğer belirgin semptomlara neden olmaz. Ancak karnınızın sağ üst tarafında yorgunluk hissedebilir, rahatsızlık veya ağrı duyabilirsiniz.
Yağlı karaciğer hastalığı olan bazı kişilerde, karaciğerde yara izi de dahil olmak üzere komplikasyonlar gelişir. Karaciğer yarası, karaciğer fibrozu olarak bilinir. Şiddetli karaciğer fibrozu geliştirirseniz buna siroz denir .
Sirozun belirtileri;
- İştah kaybı
- Kilo kaybı
- Zayıflık
- Yorgunluk
- Burun kanaması
- Kaşınan cilt
- Sarı ten ve gözler
- Cildinizin altındaki ağ benzeri kan damarı kümeleri
- Karın ağrısı
- Karın şişmesi
- Bacaklarının şişmesi
- Erkeklerde göğüs büyütme
- Bilinç bulanıklığı, konfüzyon
Tanısı;
Genel sağlık kontrolü veya bir hastalık sebebiyle yapılan biyokimyasal tetkikler sırasında, karaciğer testlerinin (sıklıkla ALT ve GGT) yüksek bulunması veya üst karın ultrasonografisinde karaciğerde yağlanma saptanması tanıya giden ilk adımdır. Bazen bahsedilen risk faktörlerine sahip olmayan kişilerde de karaciğer yağlanması olabilir. Genetik faktörlerin rolü söz konusudur. Alkol alan ama bunu gizleyen hastalar da tanı güçlüğü yaşanabilir.
Yani bu hastalar sık doktora giden kişilerdir. Genellikle üst karın ultrasonografisinde karaciğerde yağlanma ve büyüme tanısı konur. Bazen de rutin yapılan testler olan ALT, AST ve GGT gibi karaciğer testleri yüksek çıkınca araştırılan hastada yağlı karaciğer hastalığı tesbit edilir.
Tabi ki ADYKH tanısı konulmadan önce belirlenen sınırın üzerinde alkol alınmasına bağlı alkolik karaciğer hastalığı, viral hepatitler (hepatit B ve hepatit C), ilaç toksisitesi (kortikosteroidler, tamoksifen, amiadarone, methotrexate, lomitapide ve mipomersen gibi), Wilson hastalığı (karaciğerde bakır birikmesi ile karakterli), hemokromatozis, alfa-1 antitripsin eksikliği ve otimmun hepatitler gibi hastalıklar ekarte edilmelidir. Ayrıca açlık, süratli zayıflama, parenteral (damar yolu ile) beslenme, Abetalipoproteinemi ve Lipodistrofi makroveziküler karaciğer yağlanması yapan ve konumuz dışında kalan hastalıklardır.
Sadece karaciğer yağlanması olan hastalarda seyir iyi huyludur ve siroza ilerleme riski düşüktür. Alkol dışı yağlı karaciğer hastalığı olanlarda hastalığın gidişatı ile ilgili en önemli bulgu karaciğerde iltihabi aktivite ile birlikte fibrozisin yani bağ dokusu birikmesinin olması ve fibrozisin derecesidir. Gerek siroza ilerleme ve gerekse hepatoselüler karsinoma (HSK) ve diğer komplikasyonların gelişmesi hususunda yol göstericidir.
Fibrozisin tesbiti ve derecesini belirlemede ideal olmayan altın standart karaciğer biyopsisidir. Ancak gerek biyokimyasal testlerle yapılan değerlendirmeler, gerekse karaciğerin doku sertliğini, ya da elastikiyetini ölçen Elastografiler (Fibroscan, US ile elastografi ölçümü, MR Elastografi) son derece yararlı bilgiler sağlar. Gerekirse bunlardan sonra da biyopsi yapılabilir.
Teavisi;
Karaciğer yağlanmasının tedavisinde ilk adım hastanın kilo vermesidir. Yapılan araştırmalara göre bir hasta kilosunun yüzde 10’unu verirse karaciğer hastalıkları gerilemektedir. Kilonun yüzde 5’i verildiğinde olumlu iyileşme başlamaktadır. Eşzamanlı olarak diyabet varsa onun da regüle edilmesi, şeker düzeyinin belirli sınırlarda tutulması, diyet artı ilaçlarla şekerin düzenlenmesi. Kolesterol varsa yine diyet ve ilaçlarla hastanın karaciğer yağlanması sorunu azaltılabilir, karaciğerin eskiye dönüşü sağlanabilir.
Bu hastaların çoğunda kolesterol ve trigliserid yüksekliği görülmektedir. Yapılan araştırmalarda yağlanmadan dolayı karaciğer testleri yüksek hastalarda kolesterol ve trigliserid yüksekse kolesterol düşürücü ilaçların kullanılmasının karaciğere yararlı olduğu görülmüştür. Unutulmaması gereken kural, her kim olursa olsun kolesterol ilaçları başlandığında üçüncü- dördüncü aylarda kontrol amaçlı karaciğer testlerine bakmak yararlıdır. Kilo vermenin yöntemi diyet ve egzersizdir. Akdeniz mutfağı son derecede yararlıdır.
Kilo vermek için etkili bir beslenme türüdür. Ayrıca haftanın üç ya da dört günü mutlaka yürüyüş, yüzme veya spor salonunda yapılan aktiviteler olmalıdır. Böylece hastanın karaciğeri düzelebilir. Eğer hastalık ilerlerse son çare karaciğer nakli olabilir. Karaciğer yağlanması olan hastalar nakilde de özel bir grubu oluştururlar çünkü kilolu hastalar karaciğer nakli de görece zor olmaktadır. Bu hastaların zayıflaması önceliklidir. Hastalık ilerlemeden kilo vererek, egzersizle önceki hedef olmalıdır.
Yağlı karaciğer hastaları için beslenme;
Yağlı karaciğer hastalığınız varsa, doktorunuz durumu tedavi etmeye ve komplikasyon riskinizi azaltmaya yardımcı olmak için beslenmenizi ayarlamanız için sizi teşvik edebilir. Örneğin, aşağıdakileri yapmanızı isteyebilir:
- Meyveler, sebzeler, baklagiller ve tam tahıllar dahil olmak üzere bitki bazlı yiyecekler açısından zengin beslenme
- Tatlılar, beyaz pirinç, beyaz ekmek ve diğer rafine tahıl ürünleri gibi rafine karbonhidrat tüketiminin sınırlanması
- Kırmızı ette ve diğer birçok hayvansal üründe bulunan doymuş yağ tüketiminin sınırlanması
- Birçok işlenmiş atıştırmalık gıdada bulunan trans yağlardan kaçınma
- Alkolün bırakılması
Karaciğer yağlanmasını önlemek için ne yapabilirim?
Karaciğer yağlanmasını ve olası komplikasyonlarını önlemek için sağlıklı bir yaşam tarzı takip etmek önemlidir.
- Alkolü sınırlayın veya bırakın
- Sağlıklı kilonuzu koruyun
- Doymuş yağlar, trans yağlar ve rafine karbonhidratlar bakımından düşük, besin açısından zengin bir beslenme modeli benimseyin
- Kan şekerinizi, trigliserit düzeylerinizi ve kolesterol düzeylerinizi kontrol etmek için adımlar atın
- Varsa, doktorunuzun diyabet için önerdiği tedavi planını izleyin
- Haftanın çoğu günü en az 30 dakika egzersiz yapmayı hedefleyin
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.