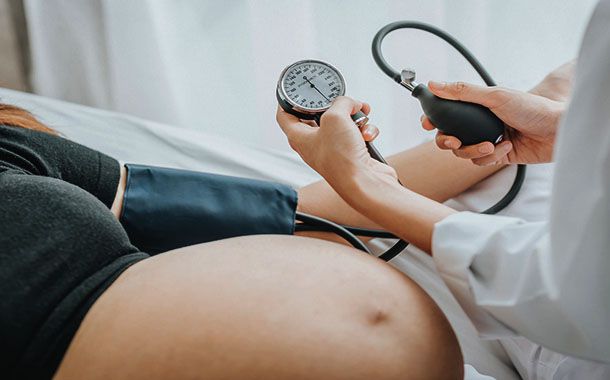
Hipertansiyon (yüksek tansiyon) kan basıncının sürekli olarak yükselmesidir. Normal değer olarak kabul edilen 120/80 kan basıncının her ikisinin ya da sadece birinin 140/90 değerlerinde olması hipertansiyon olduğunu gösterir. Basit bir tanımla kanın damarlarda dolaşırken oluşturduğu basınçtır.
Kan kalpten pompalanır ve damarlarda dolaşırken damarlara bir basınç uygular. Tansiyon olarak tanımlanan kan basıncı değeri kişiden kişiye değişiklik gösterir. Kan basıncı sistolik ve diastolik olmak üzere ikiye ayrılır. Kalp kasılır ve damarlara doğru kanı atar. Kanın damarlara attığı kan basıncına sistolik denir. Kalp gevşediğinde ise hâlâ damarlarda kan basıncı bulunur. Bu basınca diastolik denir. Sistolik kan basıncı büyük tansiyon; diastolik küçük tansiyon olarak da bilinir.
Nedenleri;
- Aşırı sigara kullanımı
- Dengesiz ve düzensiz beslenme
- Aşırı fastfood tüketimi
- Kronik alkol kullanımı
- Obezite
- Genetik faktörler
- Stres
- Tuzlu yeme alışkanlığı
- Böbrek hastalıkları
- Doğuştan gelen ve sonradan oluşan kalp ve damar hastalıkları
- İleri yaş
- Diyabet
- Gebelik
- Hareketsiz yaşam
- Kullanılan bazı ilaçlar
Belirtileri;
- Aniden oluşan baş ağrısı
- Bulanık görme
- Kulak çınlaması
- Çarpıntı
- Ayaklarda ve bacaklarda şişkinlik
- Çift görme
- Baş dönmesi
- Burun kanaması
- Ritim bozukluğu
- Nefes darlığı
- Kalp sıkışması
- Kalpte ağrı
- Halsizlik
- Sık sık idrara çıkma
Tanısı;
Uygun şartlarda yapılan düzenli tansiyon ölçümü ile konulmaktadır; en az 5 dakikalık dinlenme sonrası her iki koldan yapılan ölçümlere göre hipertansiyon tanısı konulur. Ayrıca ölçümden 1 saat önce sigara, çay, kahve vb. tüketilmemelidir. Bazı durumlarda yüksek tansiyon problemi olmadığı halde hastane ortamında tansiyon değerleri yüksek çıkabilmektedir. “Beyaz Önlük Hiperansiyonu” denilen bu durumda tansiyon takipleri veya tansiyon holter cihazı ile tanı konulabilmektedir. Çok nadir rastlansa da, kişi de yüksek tansiyon olduğu halde tansiyon değerleri normal olarak ölçülebilmektedir. Böyle bir durumda damar içine girilerek doğrudan basınç ölçümleri yapılabilmektedir.
Tedavisi;
Yüksek tansiyon hastalarının tedavisi için öncelikli olarak hastaların yaşam tarzında değişiklikler yapması istenir. Tansiyon hastası ideal kilonun üzerindeyse ideal kilosuna dönmesi için yeterli ve dengeli bir diyet programı uygulaması önerilir. Tuz tüketimi kısıtlanır ve meyve, sebze tüketimi artırılır. Margarin, tereyağı ve kuyruk yağı gibi doymuş yağ oranı yüksek gıdalar diyetten çıkarılır. Alkol ve sigara kullanımı kesinlikle bırakılmalıdır.
Tansiyon hastalarının düzenli fiziksel aktivite yapması, kan basınçlarının düzenlenmesini sağlar. Yaşam tarzındaki değişikliklere uyum sağlayamayan ya da değişikliklere rağmen tansiyonu düşürülemeyen hastalara ila tedavisi uygulanır. Kronik bir hastalık olan hipertansiyon yaşam boyu belirli aralıklarla doktor kontrolü gerektirir. Doktor tarafından önerilen ilaçların düzenli olarak alınması ve doktora danışılmadan dozunda oynamalar yapılmaması gerekir.
Tansiyonu ne düşürür?
- Yüksek tansiyon durumunda hastanın ellerini, ayaklarını ve kollarını normal musluk suyu ile yıkaması önerilir. Soğuk su ile yapılan duş da kan basıncının düşürülmesine yardımcı olur
- Tansiyon yükseldiği zaman hemen bir limonun suyunu sıkıp sulandırarak içmek kan basıncını düşürebilir
- Tuzsuz yoğurt ve ayran da tansiyonu düşürücü etki gösterir. Ancak yoğurt ya da ayranın tuzsuz olmasına ekstra özen gösterilmelidir
- Nar suyu ve greyfurt gibi meyvelerin suları ve kekik suyu da tansiyon düşürücüdür
- Halk arasında da tansiyon yüksekliğinde kullanılan sarımsağın da kan basıncını düşürücü etkisi vardır
Hipertansiyon hastalarının yapması gerekenler?
- Egzersiz yapmalı
- Tuzlu beslenmekten kaçınılmalı
- Spor aktiviteleri yapılabilir
- Yağlı ağır yiyecekler tüketilmemeli
- Stresten uzak durulmalı
- Sigara ve alkol kullanılmamalı ya da azaltılmalı
- Hangi hastalıklardan kaynaklanıyorsa o hastalıklar tedavi edilmeli
- Tansiyonu yükselten gıdalar tüketilmemeli
- Fazla kilolar verilmeli
- Karbonhidrat tüketimi azaltılmalı
- Bol sıvı tüketilmeli
- Kafein tüketirken aşırıya kaçılmamalı
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.