Dış kulak olarak tanımlanan ve kulak kepçesi ile kulak zarı arasında yer alan bölgede oluşan Serumen (Kulak Kiri, Buşon), sanılanın aksine kir değil, vücudun doğal bir salgısıdır. Bu salgı, dışarıdan gelen toz ve diğer partikülleri tutarak dış kulak yolundaki cildi enfeksiyonlardan korumak için üretilir.
Bu salgının temizlenmesi kulak zarını enfeksiyonlara karşı savunmasız bırakır. Serumen, zaman içinde kulağın iç kısmına doğru giren partikülleri yakalayarak katılaşır. Buşon olarak adlandırılan katılaşmış ya da sıkışmış serumen, görevini tamamladığında kulak tarafından dışa doğru atılır. Tozlu ortamlarda uzun süre ile bulunmak, buşon miktarının artmasına yol açan faktörlerden biridir.
Belirtileri;
- Kulak ağrısı, kulakta dolgunluk ve kulakta tıkanıklık hissi
- Kısmi veya giderek artan işitme azlığı
- Çınlama, kulakta zil veya gürültü sesi
- Kulak kaşıntısı, kulaktan kötü koku gelmesi ve koyu renkli kulak akıntısı
- Kuru öksürük
Nedenleri;
Kulak kiri olarak adlandırılan buşon, normalde kulak tarafından düzenli olarak kulak kepçesine atılan, işlevini tamamlamış vücut salgısıdır. Bu yüzden kulak kiri olarak adlandırılması yanlıştır. Serumen, sürekli olarak üretilerek kulak zarını korur. Havayı sürekli olarak filtreleyen serumenin partikülleri yakalayarak kuruması, buşon olarak adlandırılan yarı katı cisimlerin oluşmasına yol açar. Farklı bir deyişle buşonun oluşmasının sebebi, havada bulunan partiküllerin kulak ile temasından kaynaklanır. Kulak kiri olarak bilinen kulak salgısının kulakta birikmesinin sebepleri aşağıda sıralanmıştır:
- Tozlu ve kirli ortamlarda çalışmak ya da uzun süre bulunmak
- Denize girdikten ya da banyo yaptıktan sonra buşonun şişmesi
- Dış kulak yolunda var olan yapısal darlık nedeniyle buşonun kulak dışına atılamaması
- İşitme cihazı, kulaklık ve tıkaç gibi cihazların kullanılması
- Kulağın sürekli olarak yabancı cisimlerle temizlenmeye çalışılması

Neler yapılmalı?
İlk olarak bir Kulak Burun Boğaz uzmanının fizik muayenesi sonrasında tıkanıklığın gerçekten kulak kirine bağlı olup olmadığı belirlenmelidir. Kulak kiri belirlendikten sonra yapılacak tek şey kiri çıkarmaktır. Bunun için en sık kullanılan üç yöntem:
- Küret ile temizleme
- Aspiratör ile vakumlama
- Su ile yıkama
Bu metotlardan hangisinin kullanılacağı, dış kulak yolunun ve kirin durumuna göre Kulak Burun Boğaz uzmanı tarafından seçilir. Su ile yıkamanın tek dezavantajı kulak zarının delik olduğu durumlarda orta kulağa zarar vermesi ve dış kulak yolu iltihaplarında da uygulanmasının sakıncalı olmasıdır.
Kulak temizliği nasıl yapılmalı?
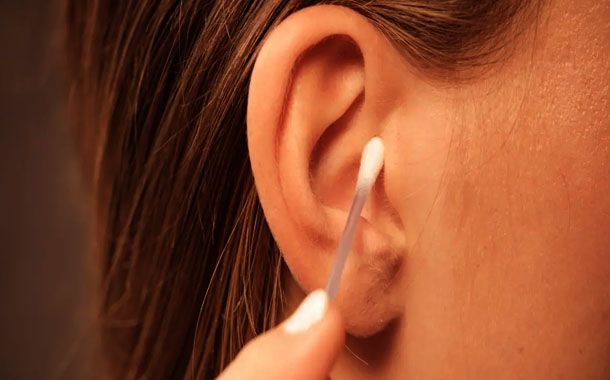
Kulaklar, hiçbir zaman herhangi bir aletle temizlemeye çalışılmamalıdır. Dış kulak yolunun en derin kısmında kulak zarı bulunduğundan dolayı; kulağı temizlemek için sokulacak herhangi bir cisim kulak salgısını zara doğru itebileceği gibi kulak zarına da zarar verebilir. Pamuklu kulak temizleme çubuğu kullanan kişiler, pamuğun ucuna sıvanan salgıyı gördüklerinde kulağı temizlediklerini düşünürler fakat salgının çoğunu zara doğru itmektedirler.
Kulak zarı delinmesi, kulak zarı çökmesi, kulak zarına tüp uygulanmış hastalar, kontrolsüz diyabet ve bağışıklık yetmezliği olan hastaların kulak kiri temizliğine özellikle özen gösterilmeli ve mutlaka Kulak Burun Boğaz hastalıkları uzmanı tarafından yapılmalıdır. Kulak kiri temizlenmesi sonrasında zaman zaman bir dakika kadar süren dengesizlik görülebilmekte olup bu durum normaldir.
Hekim, kulak temizliğini nasıl yapar?
Halk arasında kulak kiri olarak adlandırılan buşon, kesinlikle kulak çubuğu, kulak temizleme mumu gibi temizlik aletleriyle temizlenmemelidir. Kulakta tıkanma, dolgunluk, tıkanıklık hissi, çınlama, uğultu, işitme şiddetinde azalma ve kulaktan akıntı ya da koku gelmesi gibi semptomların varlığında mutlaka kulak burun boğaz hekimine başvurulmalıdır. Hekim, kulakta biriken ve kişiye rahatsızlık veren buşonu şu yollarla temizleyebilir:
- Lavaj: Kulağın yıkanması olarak da bilinen lavaj işlemi, en sık kullanılan kulak temizleme işlemleri arasında yer alır. Hekim, hastanın kulağına özel bir solüsyon sıkarak kulak içindeki tüm yabancı yapıların ve buşonun yumuşamasını sağlar. Temizlenecek olan kulağın zemine bakacak şekilde konumlandığı işlem sırasında bu solüsyon sürekli olarak kulak içine püskürtülür. Solüsyon berrak bir görünüm alana kadar işleme devam edilir. İşlem sonrasında kişi, hemen gündelik hayatına dönebilir.
- Aspirasyon: Vakumlama işlemi olarak da bilinen bu yöntemde kullanılan aspiratör cihazıyla kulak içinde yer alan sertleşmiş buşon, dışarı çıkarılır. İşlem öncesinde özel solüsyon kullanılarak buşonun yumuşaması sağlanır.
- Küret: Hekim, özel solüsyonla yumuşatılan buşonu küret aleti kullanarak dışarı çıkarır.
Kulak temizletmek alışkanlık yapar mı?
Kulak temizletmenin ve özellikle kulak yıkatmanın alışkanlık yarattığına dair yaygın bir inanış olsa da bu doğru değildir. Kulağın temizlendikçe daha fazla buşon üretmesi, daha sık tıkanması mümkün değildir. Kulağın sıklıkla buşon yüzünden tıkanması, çoğunlukla kişinin kirli havaya maruz kalmasıyla alakalı bir durumdur. Dış kulak yolunda var olan yapısal darlık da buşonun kulak dışına atılmasını zorlaştıran etkenlerden biridir.
Bu gibi durumların varlığında kişi, kulaklarını daha sık temizletme ihtiyacı hisseder. Ancak kulak temizletme ihtiyacının kulağın yıkanması ya da temizletilmesi ile direkt bir ilişkisi bulunmaz. Siz de işitme ile ilgili problem yaşıyorsanız, gerekli taramaların yapılması ve gerekiyorsa kulağınızın temizlenmesi için uzman bir hekime başvurmayı unutmayın.















































