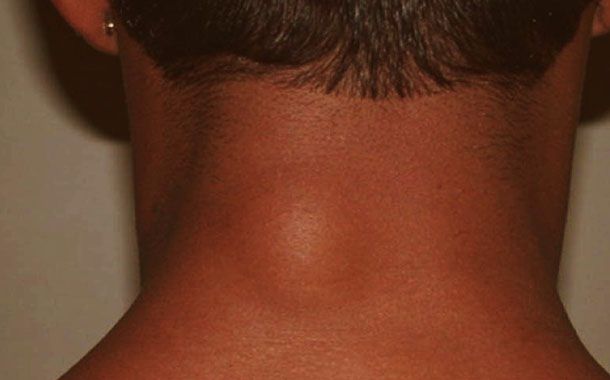
Kifoz; aslında doğamızda var olan doğal kamburluğun ilerlemiş halidir. Hepimiz biliriz ki sırtımız biraz kambur; belimiz de biraz çukurdur. Sırtta görülen kamburluk belli bir dereceye kadar doğal kabul edilir. Sırt bölgesi veya sırt bel bileşkesinde görülen bu kamburluk düzeyi 50 derecenin üzerine çıkarsa kifozdan bahsedilebilir.
Kifozu tam olarak anlayabilmek için omurganın şekli hakkında bilgi sahibi olmak yararlı olacaktır. Omurga üç bölümden oluşur. Yandan bakıldığında, bu bölümler üç doğal eğri oluşturacak şekilde sıralanmıştır. Boyun (servikal omurga) ve alt sırtın (lomber omurga) “c şeklindeki” eğrilerine lordoz denir. Göğsün (torasik omurga) “ters c şeklindeki” eğrisine kifoz denir.
Nedenleri;
- Dokuların dışarıdan gelen uyarılarla normal fonksiyonlarını yapamayacak duruma gelmesi
- Osteoporoz
- Kaza ya da herhangi bir darbeyle meydana gelen omurgada oluşan kırıklar
- Omurgada oluşabilecek iltihaplar
- Verem hastalığı olarak bilinen tüberküloz
- Duruş bozukluğu
- Yetersiz beslenme ve vitamin eksikliği
Belirtileri;
Bebekler ve çocuklarda Kifoz belirtileri;
Hayat standartlarını düşüren omurga hastalıklarından olan kifoz, nadir olarak anne karnındaki gelişim esnasında da ortaya çıkabilir. Bebeğin 3. aydan itibaren omurgalarının gelişmesi esnasında oluşabilecek anormallikler kifoz başlangıcına sebep olabilir. Bebeğin kifoz hastası olup olmadığı, ailenin dikkatiyle ortaya çıkarılabilir. Erken teşhis ile büyük ölçüde önlenebilen bu hastalık; bebek 1 yaşını doldurduktan sonra kifoz ameliyatı ile kontrol altına alınabilir. Bebekte kifoz belirtileri ise şu şekildedir;
- Kol ve bacaklarda anormallik
- Orantısız gövde
- Kol, bacak ve omuzların birbirine eşit olmaması
- Denge kaybı
- Öne eğildiği zamanlarda görülen kamburluk
Bu belirtilerden bir ya da bir kaçı görülüyorsa bebeği hemen doktora götürmeli gerekli tetkikleri yaptırmalısınız.
Yetişkinlerde Kifoz belirtileri;
Kifozun en net belirtisi öne doğru eğikliktir. Ancak bunun dışında da bazı belirtiler göstererek Kifoza dair ipuçları verir. Bunlar;
- Hafif ya da şiddetli sırt ağrısı
- Boy uzunluğunun kemiklerin eğilmesi sonucunda azalıyor gibi görünmesi
- Dik durmakta güçlük yaşamak ve ilerleyen zamanlarda zorluk derecesinin artması
- Kaslarda yorgunluk hissetmek
- Omurgada aşırı duyarlılık
Bunlar başka hastalıkların da belirtisi olabileceği gibi sadece duruş bozukluğundan kaynaklanan sebepler de olabilir. Erken teşhis ile hastalığın derecesinin ilerlememesi için korse ile tedavi başlayabilir, egzersiz programı düzenlenerek şikayetlerin azalması sağlanabilir.
Teşhisi;
Doktor Muayenesi; Okulda skolyoz taraması yapılıncaya kadar hafif kifoz genellikle fark edilmez. Hastanın sırtındaki değişiklikler fark edilecek kadar belirginse, bu genellikle hem ebeveynler hem de çocuk için oldukça rahatsız edicidir. Çocuğun sırtının kozmetik görünümüyle ilgili endişeler, genellikle aileyi tıbbi yardım aramaya iten şeydir.
Fiziksel Muayene; Doktor tıbbi öykü alır ve bireyin genel sağlığı ve semptomları hakkında sorular sorarak başlar. Daha sonra, herhangi bir hassasiyet alanı olup olmadığını belirlemek için omurgaya bastırarak sırtı inceler. Daha şiddetli kifoz vakalarında, sırtın üst kısmının yuvarlatılması veya bir kambur açıkça görülebilir. Ancak daha hafif vakalarda durumun teşhis edilmesi daha zor olabilir.
Muayene sırasında, doktor hastanın her iki ayağı bitişik, dizleri düz ve kolları serbest şekilde öne doğru eğilmesini ister. “Adem’in öne eğilme testi” olarak adlandırılan bu test, doktorun omurganın eğimini daha iyi görmesini ve herhangi bir omurga deformitesini gözlemlemesini sağlar.
Doktorunuz ayrıca hastadan eğriyi düzeltip düzeltmediğini görmek için uzanmasını isteyebilir. Bu durum, eğrinin esnek olduğunun ve postural kifozun temsilcisi olabileceğinin bir işaretidir.
Testler;
- Röntgen: Doktor gerekli gördüğü takdirde, omurlarda değişiklik veya başka herhangi bir kemik anormalliği olup olmadığını belirlemek için farklı açılardan röntgen isteyebilir. X ışınları ayrıca kifotik eğrinin derecesini ölçmeye yardımcı olacaktır. 50 dereceden daha büyük bir eğri anormal kabul edilir
- Pulmoner fonksiyon testleri: Kifoz çok şiddetliyse, doktor solunum fonksiyon testleri isteyebilir. Bu testler, göğüs boşluğunun azalması nedeniyle hastanın nefes almasının kısıtlanıp kısıtlanmadığını belirlemeye yardımcı olacaktır
- Diğer testler: Doğuştan kifozlu hastalarda, ilerleyen kamburluk, vücudun alt kısmında ağrı, karıncalanma, uyuşma veya güçsüzlük dahil olmak üzere omurilik sıkışması semptomlarına yol açabilir. Hasta bu semptomlardan herhangi birini yaşıyorsa, doktor nörolojik testler veya manyetik rezonans görüntüleme (MRI) taraması isteyebilir
Tedavisi;
Kamburluk tanısı konulduktan sonra derecesine göre tedavi planı belirlenir. Kamburluk ameliyatsız tedavi yöntemleriyle kontrol altına alınarak düzeltilebilecek durumdaysa; egzersiz, duruş öğretme, kas güçlendirme, karın ve sırt kaslarının güçlendirilmesi, mekik, ters mekik ve şınav hareketlerinin yapılması, bunların gün içerisinde tekrarlanması gibi fizik tedavi uygulamalarının devreye girdiği bir düzenlemeyle hastalık takibe alınır. Ama bütün bu egzersiz ve fizik tedavi hareketleri uygulandığı halde istenilen sonuca ulaşılamıyor ve eğriliğin derecesinde artış devam ediyorsa korse tedavisine başlanır.
Korse tedavisi, önemli, zor ve dikkat gerektiren bir tedavidir. Kamburluğun yeri ve derecesine uygun korse, korse teknisyeni ve omurga cerrahının ortak çalışmasıyla belirlenerek kişiye özel tasarlanır. Bu korselerin kamburluğun derecesine göre, iskelet büyümesi tamamlanana kadar 10-20 saat aralıksız takılması gerekebilir. Kişiye özel ve uygun koşullarda kullanılan bir korse hastalığı ameliyata gerek olmadan düzeltebilir. Ancak korseye rağmen düzelmeyen bir kamburluk söz konusuysa cerrahi müdahale gerekir.
Ülkemizde ne yazık ki kifoz, duruş bozukluğudur geçer gibi yanlış bir algıyla değerlendirildiği için hastalar genellikle 16-17 yaş civarında kamburluk gözle görülür hale geldiğinde doktora gitmeye ihtiyaç duyarlar. Dolayısıyla ameliyat bu tür hastalıklarda 16-18 yaş döneminde olur. Dileğimiz ameliyata gerek olmayan bir dönemde kifozu yakalayabilirsek ameliyat dışı tedavi yöntemleriyle gerekli tedaviyi yapmaktır. Günümüzde gelişen anestezi teknikleri ve yoğun bakım üniteleriyle, ameliyatlardaki komplikasyon riski %2’lerin altına düşmüştür. Ameliyat sonrası hareketlilik, kamburluğun derecesi ve bulunduğu bölgeye göre değişir.
Omurganın vida yerleştirilen bölümünde hareket iptal edilmiş olduğu için kifoz ameliyatı ne kadar erken dönemde yapılırsa hareket serbestliği de o kadar sağlanmış olur. Mümkün olan en kısa mesafeyi içerecek şekilde ameliyat yapılarak hastanın hareket alanı kısıtlanmamaya çalışılır. Ameliyattan bir gün sonra hasta kaldırılarak yürütülür ve gün geçtikçe hareketi artırılır. Kullanılan vidalar çok kuvvetli olduğu için çok nadir vakalar hariç korse kullanılmaz. Hasta, yüzme, bisiklet gibi sportif faaliyetlere 4-6 ay içerisinde başlayabilir.
Belinizi güçlendirmek için Kifoz egzersizleri yapmalısınız!
Kamburluk bel kaslarının zayıflamasıyla ortaya çıkar. Bel kasları güçlü olan ve çoğunlukla ağırlık çalışan kişilerde görülmez. Kamburluk oluşmuşsa belinizi güçlendirecek, duruşunuzu değiştirecek birtakım egzersizler yaparak sorunu çözebilirsiniz. Ters mekik çekebilir, yüzebilir, düzenli olarak fitness çalışmaları yapabilirsiniz. Yapabileceğiniz bazı Kifoz egzersizleri şu şekildedir;
- Kambur olan insanların genelde vücutlarının ön kısmındaki kaslar aşırı gergin olurken, vücudun arkasındaki kaslar güçsüz kalabiliyor. Bazı hareketlerle ön kısımdaki kaslar esnetilirken arkada bulunan kaslar güçlendirilebilir. İlk etapta; derin nefes alıp esner gibi kolları arkaya uzatıp, kendinizi geriye yaslayabilirsiniz. Bu hareketi kolları ensede birleştirerek ya da belinizde birleştirerek de uygulayabilirsiniz. Bu 1 dakika içerisinde 3 defa tekrarlanabilir
- Omuzun arkasındaki ve sırttaki kasları güçlendirebilmek için yapılacak bazı hareketler vardır. Bu hareketler vücudun ön kısmındaki kaslarında da esnemesini sağlar. Öncelikle yüz üstü uzanarak ayak parmaklarınızı dik bir şekilde yere koymalısınız. Bu sayede omurganın alt tarafını sabitlemiş olursunuz. Sonrasında ise büyük bir çubuk alarak iki elinizle kaldırıp arkaya doğru iterek, omuzları olması gereken şekle getirebilirsiniz
- Bu hastalığın belirtilerinin kaybolması için göğüs kaslarının esnemesi de önemlidir. Bunu sağlayabileceğiniz kolay bir egzersizde mevcuttur. Elinizi ve dirseğinizi duvara yaslayarak vücudunuzu başınızla birlikte kolun ters yönüne doğru çevirerek vücudunuzu esnetebilirsiniz. Aynı hareketi diğer kolunuzla da yaparak eşit seviyede esnemeye erişebilirsiniz. 1 dakika içinde 4 kez yapabileceğiniz bu egzersiz omurların da rahatlamasını sağlayacaktır
- Karın kaslarının gergin olması vücudu öne çeken etkenlerden biridir. Bunun için karın kaslarınızı esnetebilir doğru duruşa bir adım daha yaklaşabilirsiniz. Yüz üstü uzanarak ayak parmaklarınızı yine yere paralel olacak şekilde koymalısınız, ardından ellerinizi yere koyup, derin nefes almayı ihmal etmeden belinizin üst kısmını yukarı iterek hareketi tamamlamalısınız
Kifoz egzersizi de yine doktor tavsiyesi üzerine yapılmalıdır. Yanlış yapılacak egzersizler düzelmenizi sağlamayacağı gibi, durumunuzun daha kötü olmasına sebep olabilir. Doktorun belirleyeceği programla sizin için belirlenecek en doğru egzersizi yaparken; aynı zamanda hayatınızda bazı detaylara da dikkat etmelisiniz.

Kamburluğun bir diğer sebebi olan duruş bozukluğunu günlük yaşantınızda en aza indirerek, kamburun ilerlemesini engelleyebilirsiniz. Bunun için gün içerisinde çok fazla eğilmemeye, dik oturmaya dikkat etmelisiniz. Bilgisayar kullanırken ekranı göz hizanıza göre ayarlayabilir, sandalyede kendinizi kasmadan dik oturabilirsiniz. Oturup kalkarken de ani hareketlerden kaçınarak omurgalarınızı ve belinizi olası bir zarar görmesine karşı koruyabilirsiniz.
Çocuklarımızı kifozdan korumak mümkün mü?
Çocuklarımızın sırtına yüklediğimiz yükler kifozun direkt nedeni değildir; ancak kifoz oluşumu ve gelişimini hızlandırır unutmayın! Bunun için;
- Çocuğunuzun kendi ağırlığının %8-10’unu (4-6 kg) geçmeyen sırt çantaları kullanmasına dikkat edin
- Çantasını sırtının orta kısmında taşımasını sağlayın
- Çanta askılarını sırt bölgesinin aşağısına inmeyecek şekilde ayarlayın
- Çantaları tek omzunda değil; çift omzunda, desteğini sırtının ortasına gelecek şekilde takması konusunda uyarın
- Dik durmasını sağlamak için evdeki çalışma ortamını düzenleyin. Yaş ve gelişimine uygun bir çalışma masası ve sırt desteği olan sandalye seçin
- Masa başında çalıştığı sürede doğru pozisyonda oturduğundan emin olun
- Ders çalıştığı süre boyunca 30-45 dakikada bir mola vererek esneme, gerinme gibi egzersizler yapmasını sağlayın