Romatoid artrit (RA), vücudunuzda eklem ağrısı ve hasara neden olabilen bir otoimmün hastalıktır. Romatoid artritin neden olduğu eklem hasarı genellikle vücudun her iki tarafında da olur. Bu nedenle, kollarınızdan veya bacaklarınızdan birinde bir eklem etkilenirse, diğer kol veya bacaktaki aynı eklem de muhtemelen etkilenecektir.
Bu, doktorların romatoid artrit (RA) osteoartrit gibi diğer artrit formlarından ayırmasının bir yoludur. Romatoid artrit erken teşhis edildiğinde tedaviler en iyi sonucu verir, bu nedenle belirtileri öğrenmek önemlidir.
Nedenleri;
Sağlıklı bir insanın bağışıklık sistemi, sürekli olarak bakteriler ve virüslerden vücudu korumak için çalışır. Ancak RA gibi otoimmün hastalıklarda vücudun bağışıklık sistemi, kendi hücrelerini bakteri veya virüs gibi tehlikeli olarak görür ve inovyuma saldırır. İnovyum, eklemin düzgün hareket etmesine yardımcı olmak için sıvı üreten, eklemlerin etrafındaki dokudur. İltihaplı sinovyum kalınlaşır ve eklem bölgesini ağrılı ve hassas hissettirir. Bu bölge kızarır ve şişer, eklemi hareket ettirmek giderek zorlaşır.
Hastalığın tedavi edilmemesi halinde eklem yavaş yavaş şeklini ve yapısını kaybeder, eklemin tamamen yok olma ihtimali ortaya çıkar. RA ile ilgili olarak neden bağışıklık sisteminin kendi hücrelerine saldırdığına ilişkin kesin bir teori yoktur. Birkaç görüş olsa da bunların hiçbiri kanıtlanmamıştır. İlerleyen yaşlardaki insanların ve kadınların RA olma ihtimali daha yüksektir. Kadınların bu hastalığa yatkın olmasının sebebinin östrojen hormonundan kaynaklandığına ilişkin görüşler vardır. RA’nın genetik olarak nesilden nesile aktarıldığı düşünülmektedir. Sigara içen insanlar da risk grubu içerisindedir. Ayrıca sigara bağımlılığının hastalığın şiddetini arttırdığı da bilinmektedir. Aşırı kilolu veya obez insanların eklemlerine daha fazla yük biner.
Bu nedenle obezite hastalığın riskini arttırır. Çok hareketsiz insanların da RA geliştirme riskinin yüksek olduğu bazı uzmanlar tarafından öne sürülmüştür. Halk arasında RA gibi eklem hastalıklarının çocuklarda gelişmediği yönünde bir bilgi olsa da bu yanlış bir bilgidir. Gençlerde ve çocuklarda da RA görülme olasılığı vardır. Ayrıca ailesinde RA görülen gençlerde ve çocuklarda hastalığın görülme olasılığı daha yüksektir. Hareketsiz yaşam tarzı, yaş faktörü gözetilmeksizin hastalığa yakalanma riskini arttıran faktörlerden biridir.
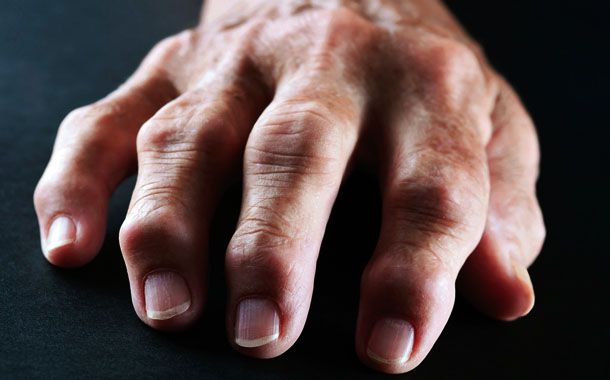
Belirtileri;
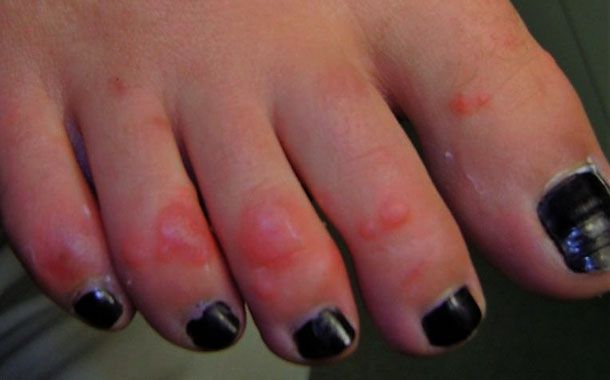
Romatoid artrit belirtileri ile semptomları arasında öncelikle hassas, şişmiş ve sıcak hissedilen eklemler bulunur. Bununla birlikte genellikle sabahları uyandıktan sonra ve bir süre hareketsiz kaldıktan sonra daha kötü hale gelen eklem sertliği, yorgunluk, ateş ve iştah kaybı da İltihaplı Romatizmanın belirtileri arasındadır.
Romatoid artrit erken aşamalarda bireyin özellikle küçük eklemlerini, yani parmakları ellere ve ayak parmaklarını ayaklara bağlayan eklemleri etkiler. Hastalığın ileriki aşamalarında, belirtiler ve semptomlar genellikle bileklere, dizlere, ayak bileklerine, dirseklere, kalçalara ve omuzlara yayılır. Bir çok vakada, semptomlar bireyin vücudunun her iki tarafında, simetrik eklemlerde görülür.
Romatoid artriti olan bireylerin yaklaşık yüzde 40’ında eklemler haricinde de belirti ve semptomlar görülür. Romatoid artritin etkilediği vücut yapıları arasında bulunanlar:
- Aciğerler
- Böbrekler
- Cilt
- Gözler
- Kalp
- Kan damarları
- Kemik iliği
- Sinir dokusu
- Tükürük bezleridir
Romatoid artrit belirtileri ve semptomları bireyde görülen durumun ağırlığına ve ciddiyetinde değişebilir ve hatta aralıklarla gelip gidebilir. Gidip gelme iki farklı dönemden meydana gelir. Hastalığın etkilerinin arttığı döneme alevlenme dönemi adı verilirken, şişlik ve ağrının solduğu veya kaybolduğu dönemlere remisyon yani hafifleme dönemi adı verilir.
Tedavi ile kontrol altına alınmayan romatoid artrit zamanla eklemlerin deforme olmasına ve doğal yerinden çıkmasına neden olabilir. Bu sebeple eklemlerde sürekli rahatsızlık ve şişlik varsa mutlaka bir doktora başvurulmalıdır.
Risk faktörleri;
- Cinsiyet; Hastalığa yakalanma olasılığı erkeklere oranla kadınlarda daha fazladır
- Yaş; Romatoid artrit yaşa bakmadan her koşulda başlayabilir, ama en çok 45 ve 65 yaşları arasında başlar
- Aile öyküsü; Ailenin bir üyesinde romatoid artrit olması, diğer bireylerde hastalığın çıkma olasılığı fazladır
- Sigara içmek; Hastanın, özellikle de hastalığın oluşum ve gelişimi için gensel bir uyuşmaya sahipse, sigara içmesi, hastalık riskini ciddi düzeyde artırır. Ayrıca sigara, birçok hastalığa davetiye çıkarır
- Çevresel faktörler; Belirsiz ve iyi anlaşılmamış olsa da, çevresel faktörlerde hastalık riskini arttırabilir
- Obezite; Aşırı kilolu ya da obez olan hastalarda, hastalığa yakalanma ve hastalığın gelişme riski çok yüksektir
Komplikasyonları;
- Osteoporoz riski; Romatoid artrit tedavisinde kullanılan bazı ilaçlarla birlikte, kemiklerin güçsüzlüne ve tahribatın daha yatkın hale gelmesine neden olan osteoporoz riskini artırabilir
- Romatoid nodüller; Bu tarz nodüller genelikle dirsek ve basıncın en yüksek olduğu bölgede ve etrafında çıkar. Bu tarz nodüller akciğer, karaciğer veya herhangi bir bölgede de çıkabilir
- Göz ve ağız kuruluğu; Romatoid artriti olan hastaların, bezelerin yanlış çalışarak gözlerindeki ve ağzındaki ıslaklığı azaltan bir hastalığa yakalanma olasılığı daha yüksektir
- Enfeksiyonlar; Bu hastalıkta kullanılabilecek ilaç ve türevleri, vücudun dengesinde karışıklıklar çıkarabilir. Bunlar arasında bağışıklık sisteminin zayıflaması gelir. Bu da enfeksiyonlara davetiye çıkarır
- Anormal vücut kompozisyonu; Vücut kitle endeksinde bozulmalara yol açabilir
- Karpal tünel Sendromu; Hastalık, bilekleri etkiliyorsa, iltihaplanma, elin ve parmakların sinirlerini sıkıştırarak sendroma yol açabilir
- Kalp sorunları; Hastalık, sertleşerek tıkanan artelleri tetikleyerek kalp hastalıklarına yol açabilir
- Akciğer hastalığı; Hastalarda, nefes darlığına yol açabilecek iltihaplanma ve akciğer dokularında skarlaşma riski artabilir
- Lenfoma; Romatoid artrit, lenf sisteminde büyüyüp gelişen bir kan kanseri türü olan lenfoma riskini artırır
Teşhisi;
Romatoid artritin etkili bir şekilde tedavi edilebilmesinin ilk adımı, mümkün olan en kısa sürede doğru bir teşhis koyabilmektir. Artrit tedavisinde uzmanlaşmış eğitime sahip bir doktor tıbbi öykü, fiziki muayene ve laboratuvar testlerini kullanarak doğru tanı koymak için en etkili kişidir. Doktor semptomların ne zaman başladığını, ne kadar süredir devam ettiğini, ne kadar şiddetli olduğunu, hangi hareketlerin hastayı daha iyi veya daha kötü hissettirdiğini ve aile bireylerinde romatoid artrit olup olmadığını sorarak tıbbi geçmiş ile muayeneye başlar.
Hastadaki eklem hassasiyeti ve şişme olup olmadığı, eklemlerde yanma, ateş ve şişlikler ise fiziki muayene yöntemleridir. Çoğunlukla tıbbi öykü ve fiziki muayene sonrasında romatoid artrit tanısı koymak mümkündür. Ancak romatoid artrite bağlı inflamasyon ve kan proteinlerinin (antikorlarının) tespiti için kan testleri yapılabilir. Ayrıca kandaki yüksek CRP ve ESR diğer ipuçlarıyla birlikte tanının koyulmasında yardımcıdır.
RA’nın eklemlerde oluşturabileceği aşınmaların ve diğer etkilerin görüntülenebilmesi için Tomografi, ultrason veya MRI taraması yapılabilir. Ancak hastalığın başlangıç evrelerinde görüntüleme yöntemleri bir işe yaramaz. Çünkü hastalık henüz eklemlere zarar vermemiştir. Ayrıca tıbbi görüntüleme yöntemleri hastalığın tedavisinin işe yarayıp yaramadığı konusunda da doktora fikir verebilir.
Tedavisi;
Şimdilik Romatoid artrit tedavisi olarak tamamen iyileşme yok. Güncel tedaviler ile hastalığın ilerlemesini durdurmak mümkün. Güncel tedavi metotları ağrıyı rahatlatma, iltihabı azaltma, eklem hasarını önleme veya yavaşlatma ve hastanın iyilik halini sürdürmeyi hedef almıştır. Modern tedaviler Romatoid artritli hastaların hayat kalitesini arttırmıştır. Tedavi programınız; sizin ihtiyaçlarınız, bireysel yaşam tarzınız, diğer tıbbi sorunlarınız, hastalığınızın şiddeti ve ciddiyeti göz önüne alarak düzenlenir.

Romatoid artrit tedavisinde romatolog sağlık ekibinin lideri konumundadır. Romatologlar kas, kemik ve eklem hastalıkları konusunda özel eğitimli, uzman hekimlerdir. Romatolog, RA’nın tıbbi tedavisinde sorumlu olacak kişi olarak görev görür. FTR hekimi, fizyoterapist, hemşire, psikiyatrist, ortopedik hekimi ve sosyal hizmetler uzmanı gibi diğer sağlık uzmanları hastalığı yenme konusundaki yardımlarıyla önemli roller oynarlar.
Romatoid artrit tedavisinde kullanılan ilaçlar şikayetlerinizi (semptom) rahatlatmaya yarayan ilaçlar ve hastalığın yaptığı hasarı durduran, bu durumu devam ettirmeye yarayan (modifiye eden) ilaçlar olmak üzere ikiye ayrılırlar. Doktorunuz aynı anda iki veya daha fazla ilaç kullanmanızı önerebilir. Bunların her biri Romatoid artrit tedavisinde belirli amaçlara hizmet eden ilaçlardır. Bu ilaçların bazıları tedavi sırasında dikkatli takibi gereklidir. Bütün ilaçlar yan etkilere sahiptirler fakat RA mutlaka tedavi edilmesi gerekli bir hastalıktır.
Bu yüzden hasta tedavi seçenekleri konusunda, tedavinin yaralarına karşı riskleri konusunda mümkün olduğunca fazla bilgilendirilmelidir. Doktorunuza, hemşirenize ve eczacınıza tedavi hakkındaki bilmek istediğiniz, aklınıza takılan her türlü soruyu sorun. Tedaviye bağlı yan etkiden şüpheleniyorsanız veya tedavinin iyi gelmediğini düşünüyorsanız bunu doktorunuza bildirin. Tüm tedaviye rağmen, her şey yolunda giderken de ara ara ufak tefek de olsa yakınmalarınızın olabileceğini de unutmamalısınız.
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.