Bir tür lipit olan Kolesterol, karaciğerin doğal olarak ürettiği, mumsu, yağ benzeri bir maddedir. Hücre zarlarının, belirli hormonların ve D vitamini oluşumu için hayati öneme sahiptir. Kolesterol suda çözünmez, bu nedenle kanda kendi başına dolaşamaz. Kolesterolün taşınmasına yardımcı olmak için karaciğerin lipoprotein üretmesi gerekir.
Kolesterol, hayvan hücrelerinin zarlarında bulunan ve aynı zamanda kan plazmasında taşınan, vücutta özellikle endokrin sistem ve sindirim sisteminde birtakım görevlere sahip olan yağ benzeri bir maddedir. Hayvansal kaynaklı besinlerde bulunan ve bu besinlerin tüketilmesi ile vücuda alınan kolesterol, aynı zamanda vücutta da karaciğer başta olmak üzere ince bağırsak, böbrek üstü bezleri, üreme organları gibi pek çok dokuda sentezlenir. Tüm vücut hücrelerinde bulunan ve hücre zarının temel bileşenleri arasında yer alan kolesterolün vücutta pek çok işlevi vardır.
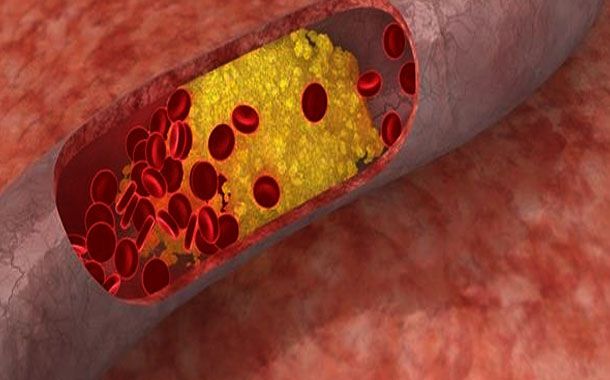
Buna karşılık kandaki kolesterol seviyesinin normalin üzerine çıkması, kalp ve damar hastalıkları ve safra kesesi hastalıkları gibi pek çok hastalığa zemin hazırlar. Kanda biriken kötü kolesterol, damar duvarlarına yerleşerek damar tıkanıklarının oluşmasına neden olur. Ayrıca yine normalden yüksek seviyede olan kolesterol, safra kesesinde bulunan bazı maddeler ile birleşerek safra taşlarının oluşumuna yol açabilir.
Kolesterol çeşitleri;
Kolesterol, vücut için gerekli maddelerden biridir. Hücre duvar yapısına katkıda bulunmasının yanı sıra sindirim sistemi organlarından biri olan bağırsaklarda, safra asitlerinin oluşumunda da rol oynar. Vücudun D vitaminini işlemesinde, üreme ve kortizol hormonlarının üretilmesinde önemli bir role sahiptir. Kolesterolün dolaşım sistemi aracılığıyla taşınabilmesi için suda çözünebilir nitelikte olması gerekir.
Suda çözünme özelliği bulunmayan kolesterolün kanda çözünmesi ve taşınması için karaciğerde lipoproteinlerle paket edilir. Farklı bir deyişle karaciğerde protein ile birleştirilir. İki farklı lipoprotein türü bulunur. Lipoproteinlerin türleri aynı zamanda kolesterol çeşitlerini de belirler:
- HDL (İyi kolesterol): Yalnızca vücut tarafından sentezlenebilen HDL, besinler yoluyla alınamaz. Halk arasında iyi huylu kolesterol olarak da bilinen HDL, tıpta yüksek yoğunluklu lipoprotein olarak tanımlanır. Doku ve damarlarda bulunan kolesterolün karaciğere taşınmasını sağlayarak kan düzeyindeki kolesterol seviyesinin dengelenmesine yardımcı olur. Vücudun ihtiyaç duyduğu kolesterol miktarının üzerindeki kolesterolün vücutta birikmesini engelleyerek damar sertliği gibi sağlık problemlerinin önlenmesine etki eder. İyi kolesterolün kan düzeyindeki her 1 mg/dL’lik artışı kalp damar hastalıklarının gelişme riskini %2 oranında artırır. Herhangi bir sağlık problemi olmasa bile 20 yaşından sonra her bireyin en az 5 yılda bir kez HDL kolesterol düzeyini ölçtürmesi gerekir. HDL değerinin doğru şekilde yorumlanabilmesi için diğer kan parametrelerinin de bilinmesi gerekir.
- LDL (Kötü kolesterol): Kolesterolün dokulara taşınmasını sağlayan LDL, halk arasında kötü kolesterol olarak bilinir. Kolesterolün dokulara fazla miktarda taşınmasına bağlı olarak kişinin kan damarı duvarlarında ateroskleroz olarak tanımlanan damar sertliği oluşur. Dolaşım sistemindeki kolesterol yüksekliğine bağlı olarak aterosklerotik plakların zaman içinde birikmesiyle ortaya çıkan damar sertliği, yaşamsal fonksiyonları bulunan doku ve organlara kan akımının bozulmasına neden olur. Kalp krizi, böbrek yetmezliği ve inme gibi çok ciddi sağlık problemlerine yol açabilir. Farklı bir deyişle kan düzeyindeki LDL değerinin 10 mg/dL artması, kişinin kalp krizi geçirme riskini %20 oranında artırır. LDL sonucunun doğru yorumlanabilmesi için HDL gibi diğer kan değerlerinin de ölçülmesi gerekir. 20 yaşından sonra herkesin en az 5 yılda bir kez kolesterol düzeylerini ölçtürmesi gerekir.
Kolesterol belirtileri nelerdir?
Kolesterol, hücre yapısının inşa edilmesinde kullanılan, hormon ve enerji üretimine katkıda bulunan, balmumuna benzer bir yağdır. Vücudumuz, ihtiyaç duyduğu miktarda kolesterol üretebilmektedir, aynı zamanda tükettiğimiz gıdalardan da kolesterol alırız
Kolesterol fazlası (yüksek kolesterol), kolesterolün yapısı nedeniyle bir süre sonra damarlarda birikmeye ve plakalar oluşturmaya başlar.
Yüksek kolesterol tek başına bir hastalık değildir ancak, damarları etkilemesi nedeniyle başta kalp ve damar hastalıkları olmak üzere hayati tehlike taşıyan diğer hastalıklara yol açabilir.
Yüksek kolesterol belirtileri;
Basitçe özetlemek gerekirse, iyi (HDL) ve kötü (LDL) olarak 2 ana kolesterol tipi bulunmaktadır.
İyi kolesterol, kötü kolesterol seviyesinin düşürülmesine ve damarlardaki plak tabakalarının temizlenmesine yardımcı olurken, kötü kolesterol damar tıkanıklığına, kalp hastalıklarına ve kan dolaşımı sorunlarına yol açar.
Yüksek kolesterolü, sağlık açısından bu kadar tehlikeli yapan şey genellikle kötü kolesterolü yüksek olan kişilerde herhangi bir belirti görülmemesidir.
Yani, uzun yıllar yüksek kolesterol seviyeleriyle yaşasanız dahi damar veya kalple ilgili bir sorun yaşanmadıkça kolesterol seviyenizin normalden yüksek olduğunu fark etmeyebilirsiniz. Eğer bu dönemde kolesterol ölçümü yaptırmadıysanız kolesterol damarlarda birikmeye başlamış olabilir.
Yüksek kolesterol sizi hasta yapmaz, günlük yaşantınızı etkilemez, belirtisi yok denebilecek kadar azdır ve genellikle rutin kontroller sırasında yapılan testlerle belirlenebilmektedir.
Nadir olmakla birlikte yüksek kolesterolü bulunan bazı kişilerde, cilt tabakasında biriken kolesterol göz çevresiyle el ve ayaklarda kabarıklıklara yol açabilir. Bu kabarıklıklar yağ bezesine benzer şekillerde görülebilir.
Yüksek kolesterolün riskleri;
Kolesterolün yüksek olup olmadığını bilmemek maalesef yol açabileceği hastalıkları önlemez. Uzun süre yüksek kolesterolü bulunan kişilerin karşılaşabileceği en büyük tehlikelerden biri damar tıkanıklığıdır.
Kolesterolün damar duvarına yapışmasıyla başlayan süreç, zaman içinde damarın elastikiyetini kaybederek sertleşmesi ve kan akışı için kullanılan yolun daralmasıyla devam eder.
Bu plaklar damarları çatlatabilir ve çatlaklarda kan pıhtılaşması oluşabilir. Pıhtılaşma, zaten kolesterol birikimi nedeniyle daralan damarı iyice daraltabilir ve kan akışını durma noktasına getirebilir. Tüm bunların sonucunda da inme ve kalp krizi gibi hayati tehlike yaratan sağlık sorunları görülebilir.
Kolesterol neden yükselir?
Kolesterol vücudumuz tarafından (karaciğer) üretilebildiği için gıdalardan aldığımız kolesterol genel olarak kolesterol fazlası olarak kabul edilebilir.
Omega 3 ve omega 6 gibi esansiyel yağ asitleri içeren gıdalar (badem, keten tohumu, balık, fındık…) sağlıklı yağ ve iyi kolesterol kaynakları arasında gösterilirken, doymuş yağ oranı yüksek gıdalar (margarin, tereyağ, yağlı peynir, tam yağlı süt…), trans yağ içeren gıdalar (kızarmış patates, krakerler, kızartma yemekler, hazır kurabiye, fast-food…) yüksek kolesterol tetikleyicileri arasındadır.
Fiziksel olarak aktif olmamak, spordan uzak durmak ve aşırı kilolu olmak yüksek kolesterolün diğer nedenleri arasında sayılmaktadır. Tabii her fazla kilosu bulunan insanın kolesterol seviyesi yüksek olacak diye bir genelleme yapmak doğru olmaz ancak, fazla kilosu bulunanların çoğunda yüksek kolesterol görülmektedir.
Yaş aldıkça kolesterol seviyesi de artmaya başlar. Bu nedenle uzmanlar, 20 yaşından sonra her 5 senede bir, 40 yaşından sonra her 1-2 senede bir kolesterol ölçümü yaptırılmasını öneriyor.
Eğer yüksek kolesterolünüz varsa ve bunu beslenme ile kontrol altında tutmaya çalışıyorsanız, hangi yaşta olduğunuza bağlı olmadan, her yıl kolesterol ölçümü yaptırmanız gerekiyor. Kolesterol ilacı kullanıyorsanız doktorunuz büyük ihtimalle her 6 ayda bir kolesterol ölçümü isteyecektir.
Düzenli olarak egzersiz yapmanıza ve ideal kilonuzda olmanıza rağmen kolesterolünüz yüksek çıktıysa bunun nedeni aile bireylerinizden birinin kolesterolünün yüksek olması olabilir. Yüksek kolesterol genetikle yakından ilgilidir ve kalıtımsal olarak diğer aile bireylerine miras kalabilir. Son olarak, hipotiroid, şeker hastalığı, böbrek ve karaciğer hastalıkları gibi bazı hastalıkların kolesterolü yükselttiği bilinmektedir.
Yüksek kolesterol tanısı nasıl koyulur?
Kolesterol seviyesinin ölçümü için laboratuvar testi yapılması gerekir. Kan tahlili öncesinde test sonuçlarının etkilenmemesi için 12 saatlik açlık gerekir. Alınan kan numunesinde kan düzeyindeki LDL, HDL ve trigliserid düzeyleri ölçülür ve oranları belirlenir.
Trigliserid, kanda bulunan bir diğer lipit türüdür ve vücudun ihtiyaç duymadığı yağlar trigliserid formunda depolanır. Sağlıklı bireylerde LDL düzeyi 130 mg/dL, total kolesterol 200 ml/dL ve trigliserid 150 mg/dL düzeyinin altındadır. HDL ise kadınlarda 40 mg/dL, erkeklerde ise 50 mg/dL değerinin üzerinde olmalıdır. Elde edilen veriler ışığında kolesterol tanısı koyulur.
Yüksek kolesterol nasıl tedavi edilebilir?
Kolesterol tedavisi, ilaçlı olarak yapılsa da tedavi mutlaka yaşam tarzı değişikliğiyle desteklenmelidir. Farklı bir deyişle tek başına ilaç tedavisi kolesterolün dengelenmesini sağlayamaz. Lipit değerlerinin düşürülmesi için en iyi yol, yaşam tarzının değiştirilmesidir. Yağlı besinlerin tüketiminin sınırlandırılması, sıvı yağ tüketiminin tercih edilmesi, besleyici değeri düşük yüksek kalorili besinlerden kaçınılması, düzenli egzersiz yapılması, fazla kiloların verilmesi, iyi kolesterol düzeyinin artmasını ve trigliserid değerinin düşmesini sağlar. Ayrıca düzenli egzersiz ve sağlıklı beslenme, LDL düzeyinin de %10 ila %15 oranında düşmesini sağlayabilir. Yaşam tarzında yapılan değişikliklerle kolesterol düzeyi çoğunlukla istenilen düzeye geriler. Bu durumda tedavi için ilaç kullanılmasına gerek kalmaz. Ancak tüm çabalara rağmen kolesterol seviyesinin dengelenmemesi durumunda tedavi ilaçla desteklenir.
Kolesterol diyeti;
Hekimin önerileri de göz önünde bulundurularak diyetisyen tarafından hazırlanacak olan bir beslenme planı uygulanarak beslenme yolu ile vücuda alınan kolesterol miktarının azaltılması, bu sayede kandaki yüksek kolesterol düzeyinin normale indirilmesi amaçlanır. Kolesterolün tamamı hayvansal kaynaklı besinler ve hayvansal yağlar ile vücuda alınmakta olduğu için bu besinlerin beslenme planı içerisine dengeli bir şekilde dağıtılması ile kolesterol diyeti hazırlanır. Bu diyet ile vücuda günlük olarak alınan kolesterol miktarı 300 mg’ın altında tutulabilir.
Süt ve süt ürünlerinin yarım yağlı veya yağsız olanlarının tercih edilmesi, kolesterol seviyelerinin dengelenmesine yardımcı olan Omega 3 ve Omega 9 yağ asitlerini içeren besinlerin tüketilmesi, kırmızı et tüketiminin haftada 1-2 günü geçmemesi, tavuk etinin yağlardan zengin olan derisiz kısımlarının tercih edilmesi diyetin temel ilkeleri arasında yer alır. Kolesterol diyeti uygulayan kişilerde kolesterol seviyesini yükselten ve vücuda daha pek çok farklı zarara yol açan trans yağ asitlerini içeren fast food ürünlerinin de tüketilmemesi gerekir. Tereyağı ve kuyruk yağı gibi hayvansal kaynaklı yağlar diyetten çıkarılırken taze sebze ve meyve tüketimine ağırlık verilir.
Kolesterol diyetlerinde oldukça fazla tartışılan bir besin olan yumurta hakkında bilim dünyasında pek çok farklı görüş bulunmaktadır. Fakat son yapılan çalışmalarda yumurtanın kolesterol içeriğinin yüksek görünmesine karşın yağ asidi örüntüsünün oldukça dengeli olması nedeniyle kan kolesterolünü yükseltici etki sağlamadığı üzerinde durulmaktadır. Bu nedenle protein kalitesi oldukça yüksek ve besleyici olan yumurtanın kolesterol diyetlerinde haftada 2-3 kez tüketiminde herhangi bir sakınca olmadığı belirtilmektedir. Eğer siz de yüksek kolesterol tanısı almış bir birey iseniz bir sağlık kuruluşuna başvurarak rutin kan testlerinizi düzenli olarak yaptırmalı hekiminizin vereceği öneriler doğrultusunda tedavi planınızı uygulamaya özen göstermelisiniz.
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.