Periferik arter hastalığı veya PAH, bacaklarınızdaki veya kollarınızdaki arterlerde plak (yağ ve kolesterol) birikmesidir. Bu, kanınızın bu bölgelerdeki dokulara oksijen ve besin taşımasını zorlaştırır. PAH uzun süreli bir hastalıktır, ancak egzersiz yaparak, daha az yağ tüketerek ve tütün ürünlerini bırakarak iyileştirebilirsiniz.
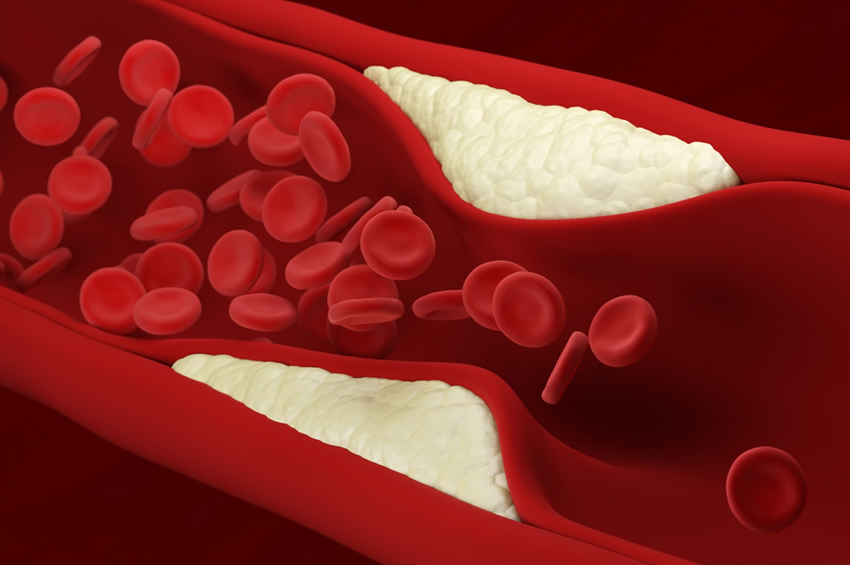
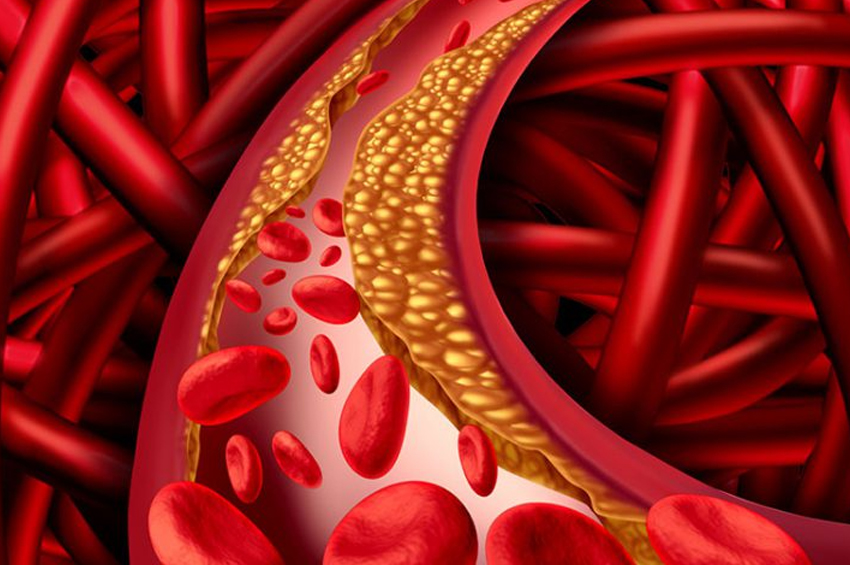
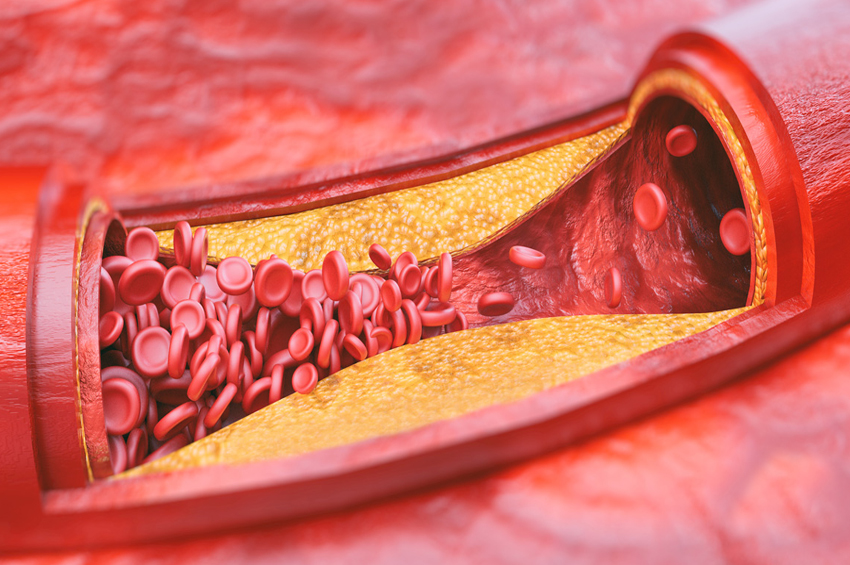
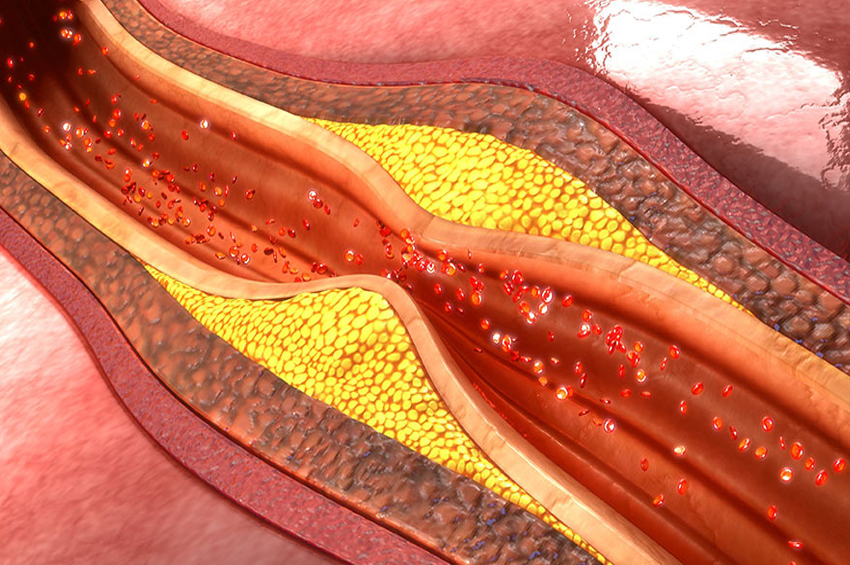
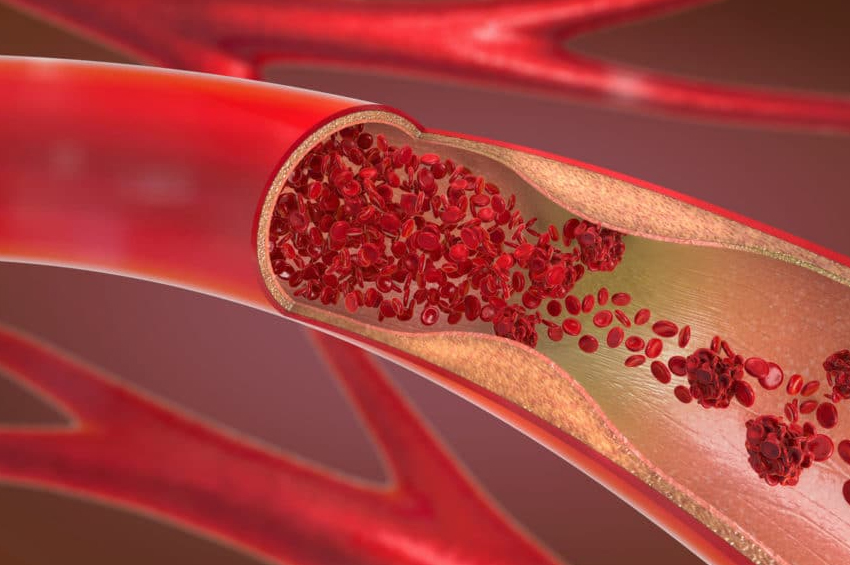
Haber Merkezi / İçi boş tüpler gibi şekillendirilmiş arterler, kanın pıhtılaşmasını önleyen ve sabit kan akışını destekleyen pürüzsüz bir astara sahiptir. Periferik arter hastalığınız olduğunda, arter duvarlarınızın içinde yavaş yavaş oluşan plak (yağ, kolesterol ve diğer maddelerden oluşur) damarlarınızı yavaş yavaş daraltır. Bu plak aynı zamanda ateroskleroz olarak da bilinir.
Birçok plak birikintisinin dışı sert, içi yumuşaktır. Sert yüzey çatlayabilir veya yırtılabilir ve trombositlerin (kanınızdaki pıhtılaşmaya yardımcı olan disk şeklindeki parçacıklar) bölgeye gelmesine izin verebilir. Plak çevresinde kan pıhtıları oluşabilir ve bu da atardamarınızı daha da daraltabilir.
Arterleriniz plak veya kan pıhtısı ile daralırsa veya tıkanırsa, organları ve diğer dokuları beslemek için kan geçemez. Bu , tıkanıklığın altındaki dokularda hasara ve nihayetinde ölüme ( kangren ) neden olur. Bu en sık ayak parmaklarınızda ve ayaklarınızda oluşur.
PAH’ın ilerleme hızı kişiden kişiye değişir ve plakların vücudunuzun neresinde oluştuğu ve genel sağlığınız dahil olmak üzere birçok faktöre bağlıdır.
Periferik arter hastalığı için risk faktörleri nelerdir?
Sigara içmek PAH için en önemli risk faktörüdür. Aslında, PAH’lı kişilerin yüzde 80’i şu anda veya eskiden sigara içen kişilerdir. Cinsiyetiniz ne olursa olsun, aşağıdaki risk faktörlerinden bir veya daha fazlasına sahipseniz periferik arter hastalığı geliştirme riskiniz vardır:
- Tütün ürünleri kullanmak (en güçlü risk faktörü)
- Şeker hastası olmak
- 50 yaş ve üzeri olmak
- Kişisel veya ailede kalp veya kan damarı hastalığı öyküsü olması
- Yüksek tansiyona sahip olmak (hipertansiyon)
- Yüksek kolesterole (hiperlipidemi) sahip olmak
- Karın obezitesine sahip olmak
- Kan pıhtılaşma bozukluğuna sahip olmak
- Böbrek hastalığına sahip olmak (hem bir risk faktörü hem de PAH’ın bir sonucu)
PAH, koroner arter hastalığından farklı bir durum olmasına rağmen, ikisi birbiriyle ilişkilidir. Birine sahip olan kişilerin diğerine de sahip olma olasılığı yüksektir.
Bu durum vücudumu nasıl etkiler?
PAH’ın tipik semptomu, yürüme veya egzersizle ortaya çıkan ve dinlenmeyle kaybolan bacağınızdaki ağrıya atıfta bulunan tıbbi bir terim olan “klodikasyon” olarak adlandırılır. Ağrı, bacak kaslarınız yeterince oksijen almadığı için oluşur.
Periferik arter hastalığı, bacaklarda veya ayaklarda iyileşmeyen bir yara geliştirme riskini artırır. Şiddetli PAH vakalarında, bu yaralar, nihayetinde ayağınızı veya bacağınızı kesmeyi gerekli kılan ölü doku (kangren) alanlarına dönüşebilir.
Vücudunuzun dolaşım sistemi birbirine bağlı olduğundan, PAH’ın etkileri etkilenen uzvun ötesine geçebilir. Bacaklarında aterosklerozu olan kişilerde genellikle vücutlarının diğer bölümlerinde bulunur. Periferik arter hastalığı olan kişilerde kalp krizi, felç, geçici iskemik atak (mini felç) veya böbrek (böbrek) atardamarlarında sorun yaşama riski yüksektir.
Tedavi edilmezse, PAH’lı kişilerde aşağıdakiler de dahil olmak üzere ciddi sağlık sorunları gelişebilir:
- Kalp krizi; Kalbinize uzun süre kan gitmemesi nedeniyle kalp kasınızda kalıcı hasar
- İnme; Beyne giden kan akışının kesilmesi
- Geçici iskemik atak (TIA); Beyninize giden kan akışında geçici bir kesinti
- Renal arter hastalığı veya darlığı; Böbreğinize kan sağlayan arterin daralması veya tıkanması
- Amputasyon; Özellikle şeker hastalığı olan kişilerde ayağınızın veya bacağınızın (nadiren kolunuzun) bir kısmının veya tamamının çıkarılması
PAH’ın belirtileri nelerdir?
Periferik damar hastalığı olan kişilerin yarısında herhangi bir semptom görülmez, ancak bacaklarında ağrı veya rahatsızlık yaygın bir semptomdur. Yürürken de zayıf veya yorgun hissedebilirsiniz. Bacağınızın etkilenen kısımları baldırlarınızı, uyluklarınızı veya kalçalarınızı içerebilir.
PAH bir ömür boyunca birikebilir ve semptomlar hayatın ilerleyen zamanlarına kadar belirginleşmeyebilir. Birçok insan için, atardamarları %60 veya daha fazla daralıncaya kadar dış belirtiler ortaya çıkmaz.
Erken belirtiler
PAH’ın ilk göze çarpan semptomu, aralıklı topallama olabilir – bacaklarda rahatsızlık, ağrı veya kramplar:
- Aktivite ile gelişir
- Dinlenme ile geçer
- Etkinliğe devam ettiğinizde geri gelir
Baldırınızda ağrıyı fark edebilirsiniz, ancak aynı zamanda kalçalarınızda veya uyluklarınızda da hissedebilirsiniz.
Aralıklı topallama ile bacak kaslarınız şunları hissedebilir:
- Uyuşukluk
- Güçsüzluk
- Ağırlık
- Yorgunluk
Ağrı, zevk aldığınız aktivitelere katılmayı sınırlayacak kadar şiddetli olabilir.
Bacak kaslarınıza giden kan akışının azalması, bu tür döngüsel ağrıya neden olur ve bu ağrı istirahatte ortadan kalkar çünkü kaslarınız istirahatte daha az kan akışına ihtiyaç duyar.
Gelişmiş belirtiler
- Dinlenirken, özellikle geceleri ayaklarınızda ve ayak parmaklarınızda yanma veya ağrı
- Ayaklarınızdaki soğukluk
- Cildinizde kızarıklık veya diğer renk değişiklikleri
- Daha sık enfeksiyonlar
- İyileşmeyen ayak parmakları ve ayak yaraları
PAH nasıl tespit edilir?
PAH semptomlarınız varsa doktorunuzla konuşun, böylece semptomlarınızın nedeni belirlenebilir ve tedaviye mümkün olan en kısa sürede başlanabilir. PAH’ın erken tespiti önemlidir, bu nedenle hastalık kalp krizi veya felç gibi komplikasyonlara yol açacak kadar şiddetli hale gelmeden önce doğru tedaviler sağlanabilir.
Fizik muayene yapılacak ve tıbbi geçmişiniz ve risk faktörleriniz gözden geçirilecektir. Doktorunuz, PAH teşhisine yardımcı olmak ve hastalığın ciddiyetini belirlemek için bazı testler isteyebilir.
PAH nasıl tedavi edilir?
PAH tedavisinde iki ana hedef şunlardır;
- Kalp krizi ve felç riskini azaltmak
- Yürüme ile oluşan ağrıyı hafifleterek yaşam kalitesini artırmak
Erken teşhis, yaşam tarzı değişiklikleri ve tedavi ile PAH’ın kötüleşmesini durdurabilirsiniz. Aslında, bazı araştırmalar, kolesterol ve kan basıncının dikkatli kontrolü ile birlikte egzersiz yaparak periferik vasküler hastalık semptomlarını tersine çevirebileceğinizi göstermiştir.
PAH için risk altında olduğunuzu düşünüyorsanız veya zaten hastalığınız varsa, mümkün olan en kısa sürede bir önleme veya tedavi programına başlayabilmeniz için birinci basamak doktorunuzla, vasküler tıp uzmanınızla veya kardiyoloğunuzla konuşun.
Yaşam tarzı değişiklikleri, ilaçlar ve girişimsel prosedürler PAH’nızı tedavi edebilir.
Yaşam tarzı değişiklikleri
PAH’ın ilk tedavisi, risk faktörlerinizi azaltmak için yaşam tarzı değişiklikleri yapmayı içerir. Durumunuzu yönetmek için yapabileceğiniz değişiklikler şunlardır;
- Tütün ürünlerini kullanmayı bırakın
- Lif oranı yüksek, kolesterol, yağ ve sodyum oranı düşük dengeli bir diyet yapın
- Egzersiz yapın
- Yüksek tansiyon, diyabet veya yüksek kolesterol gibi diğer sağlık durumlarını yönetin
- Stres seviyenizi düşük tutun
- Enfeksiyonu önlemek ve komplikasyon riskini azaltmak için iyi ayak ve cilt bakımı uygulayın
İlaçlar
İlaçlar, yüksek tansiyon (antihipertansif ilaçlar), yüksek kolesterol (statin ilaçları) ve diyabet gibi durumlarda size yardımcı olabilir. Bu ilaçlar, PAH’ın risk faktörlerini tedavi eder ve inme ve kalp krizi riskinizi azaltır.
Aspirin veya klopidogrel gibi bir antiplatelet ilaç, kalp krizi ve felç riskini azaltabilir.
Sağlık uzmanınız, yürüme mesafenizi artırmak için silostazol reçete edebilir. Bu ilaç, aralıklı topallama egzersizi olan kişilerin bacak ağrısı geliştirmeden daha uzun süre önce egzersiz yapmasına yardımcı olur. Ancak, herkes bu ilacı almaya uygun değildir. Sağlık uzmanınız, olup olmadığınızı size söyleyecektir.
Minimal invaziv veya cerrahi tedaviler
Şiddetli ağrıya ve sınırlı hareketliliğe neden olan daha gelişmiş PAH, endovasküler (minimal invaziv) veya cerrahi tedavi gerektirebilir. Bazı kalp hastalığı tedavileri ayrıca periferik arter hastalığını da tedavi eder. Tedaviler şunlardır;
- Balon anjiyoplasti: Bu prosedürde, sağlık uzmanınız minyatür bir balonu bir kateterden atardamarlarınıza geçirir. Balon atardamarınızın içinde genişledikçe plakaya doğru iter ve atardamarınızın içinde boşluk açar
- Stentler: Bunlar, sağlık uzmanınızın kateterler (uzun, ince tüpler) kullanarak küçük bir açıklıktan atardamarlarınıza yerleştirdiği küçük metal destek bobinleridir. Yerleştirildiklerinde, stentler onu desteklemek ve açık tutmak için iç kan damarı duvarına doğru genişler
- Periferik arter baypas ameliyatı: Bir kalp baypasına benzer şekilde, bir cerrah, bacak atardamarınızdaki tıkalı alan çevresinde kan akışı için bir baypas oluşturmak için sağlıklı damarınızın bir bölümünü veya sentetik bir replasman kullanır. Bu genellikle en şiddetli PAD için ayrılmıştır
- Aterektomi: Sağlık uzmanınız, kan damarınızdaki plak birikimini gidermek için ucunda bıçak bulunan bir kateter kullanır
PAD tedavisinin komplikasyonları
İşleminizden sonra bu sorunlarınız varsa sağlık uzmanınıza başvurmalısınız. Bir enfeksiyon veya başka komplikasyonların belirtileri olabilirler.
- Kateterin cildinize girdiği yerde şişlik, kanama veya ağrı.
- Göğüs ağrısı
- Nefes darlığı
- Ateş veya titreme
- Baş dönmesi
- Bacaklarınızda şişlik
- Göbek ağrısı
- Açılmak üzere olan bir kesi
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır.