Genetik geçişli bir deri hastalık olan ve alk arasında balık pulu hastalığı olarak bilinen iktiyozis vulgaris, sürekli ölen deri hücreleri ciltte birikerek balık pulu gibi görüntüler oluşması durumudur. Toplumda oldukça nadir görülen bir hastalıktır.
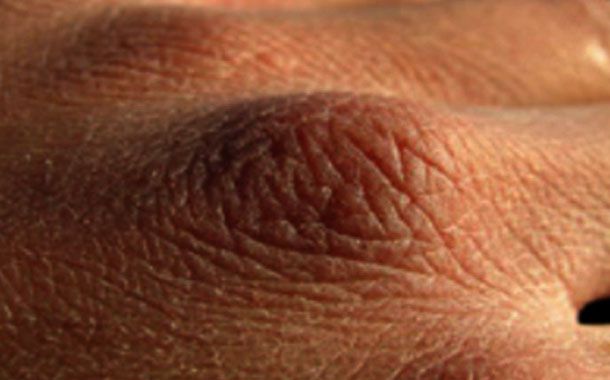
Normal bireylerde cildin yüzeyindeki epidermis hücreleri sürekli yenilenir; oluşan ölü epidermis hücreleri dökülerek cilt yüzeyi sürekli yenilenir. Balık pulu hastalığına sahip bireylerde ciltte oluşan ölü deri hücreleri dökülemez ve atılamaz. Bu durumda ölü deri hücreleri cilt yüzeyinde birikip yamalar halinde kalın, kuru bir tabaka oluştururlar. Yamalar halinde oluşan bu ölü hücre katmanları balık puluna benzediği için bu hastalığa balık pulu hastalığı ismi verilmiştir.
Çeşitleri;
Genetik geçişli bir hastalık olan balık pulu hastalığının semptom ve klinik tabloları benzer olmakla birlikte genetik geçiş açısından farklılıklar taşıyan bir kaç tipi mevcuttur. Genellikle otozomal dominant geçiş gösteren tipi yaygın olarak görülmesine rağmen Y kromozumuna bağlı olarak taşınan bir formu da mevcuttur. Bu formda sadece erkek çocuklar hasta olurlar. Genetik geçişin haricinde bazı hastalıklar sonrasında kazanılmış hastalık çeşitleri de mevcuttur.
Belirtileri;
Kuru cilt yapısı, balık pulu biçiminde oluşumlar, derinin kalınlaşması biçiminde sıralanır. Bu kalınlaşmalar genellikle dirsek ve dizde olurken bazen de kollara ve ellere kadar yayılmış olabilir.
Kafa derisinde pullanma, ciltte kaşıntı, ciltte poligan şekilli pullar, çok kuru ve kalınlaşmış cilt, kahverengi, gri veya beyaz pullar…
Tanısı;
Cilt hastalıkları konusunda uzmanlaşan dermatologlar ilk gördükleri anda bu hastalığın tanısını koyabilir. Hastaların aile hikayeleri, çocukluk çağına ait anamnezleri sorgulanarak tanı kesinleştirilir. Kan testleri uygulanabilir. Ciltte görülen lezyonlardan biyopsi yapılarak kein tanı konulur. Ayırıcı tanı özellikle benzer lezyonlara sahip olabilecek Psöriazis yani Sedef Hastalığı arasında yapılır. Cilt biyopsisi bu iki hastalığın ayrımını yapar.

Tedavisi;
Maalesef iktiyozis tekrarlayıcı kronik bir deri hastalığıdır ama çok yoğun olduğu durumlarda cildiye uzmanları tarafından önerilen ilaçlarla yoğunluğu azaltılabilmektedir. Özellikle gen tedavisindeki gelişmeler umut vadetmekte yakın bir gelecekte bu hastalığın tamamen tedavi edilmesi için yoğun bilimsel çalışmalar yapılmaktadır.
Dikkat: Sayfa içeriği sadece bilgilendirme amaçlıdır. Tanı ve tedavi için mutlaka doktorunuza başvurunuz.