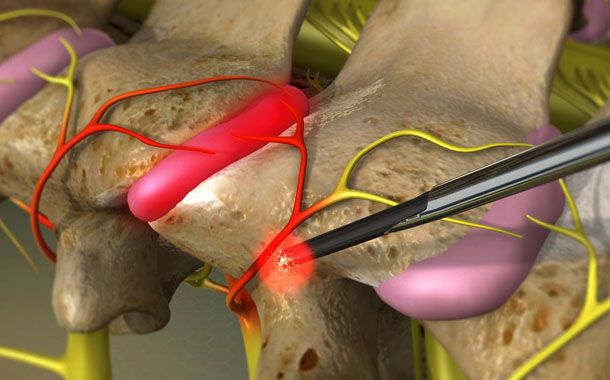
Omurlar omurgayı oluştururken birbiri üzerine oturur ve yüz yüze gelir. Bu nedenle aralarında “faset” yani yüz yüze anlamına gelen eklemler oluşur. Bu eklemler birbirleriyle çeşitli bağlar ve kıkırdak dokusuyla birleşir. Faset eklemlerin amacı disklerle birlikte omurganın hareketini sağlamak ve gereksiz hareketlere karşı kısıtlamaktır.
Faset eklemler boyundan başlar belin sonuna kadar devam eder. Faset eklemlerin aynı diş sinirine benzer dahili sinirleri vardır. Yaşla meydana gelen artrozlarda, yani eklem kireçlenmelerinde, eklem iltihaplarında, travmalarda faset eklemler her seviyede, daha çok bel ve daha sonra boyun bölgesinde zedelenebilir. Bu durumda dahili sinirlerde sıkışma meydana gelir ve faset hastalığı dediğimiz durum ortaya çıkar.
Faset hastalığı bel ve boyunda ağrıya yol açmakla birlikte disk hernisinden, yani bel kaymasından farklıdır. Bel kaymasında hasta öne doğru eğildiğinde ağrıdan yakınırken, faset hastalığında hasta uzun süre oturduktan sonra ayağa kalkarken, aynı pozisyonda uzun süre kalırsa veya kendini arkaya doğru verirse daha çok ağrıdan yakınır.
Bu durumlarda hasta genellikle ödem çözücü ilaçlara ve fizik tedavi yöntemlerine yanıt vermezse, o zaman faset eklemlerin içine çeşitli ilaçlar verilebilir veya faset eklemlerin dahili sinirleri aynı diş tedavisinde uygulanan kanal tedavisi gibi yani sinirin tahribi yoluna gidilir.
Nasıl yapılır?
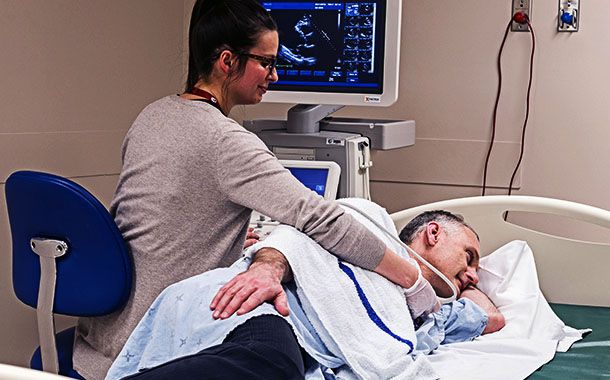
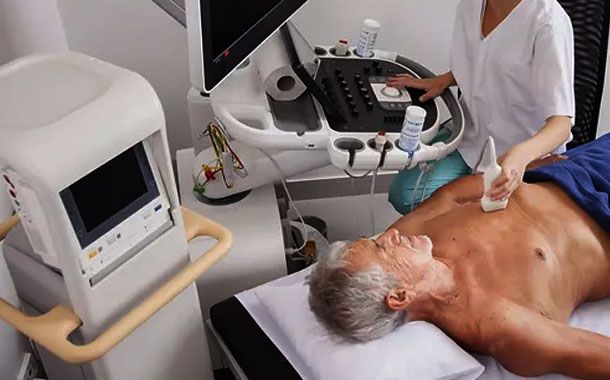
Faset eklem enjeksiyonları, lokal anestezi altında siz uyanıkken ve iletişim kurabilir durumdayken gerçekleştirilir. İşlem sırasında daha rahat olabilmeniz için bazen sağlık uzmanınız size ilaç verebilir. Enjeksiyon genellikle siz röntgen masasında midenizin üzerine yatar durumdayken gerçekleştirilir. Enjeksiyon işleminden önce, EKG, kan basıncı manşonları ve kan-oksijen takip cihazları takılabilir.
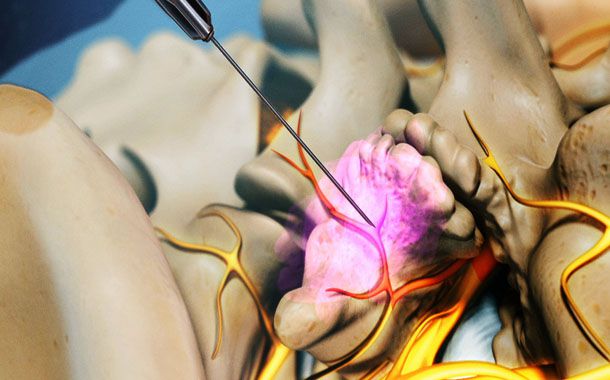
Doktorunuz veya bir asistan, etkilenmiş eklemin üzerine denk gelen alanı temizleyecek ve sterilize edecektir. İşlem süresince muhtemelen, doktorunuzun iğneyi doğru faset ekleme yerleştirmesine izin veren floroskopik x ışınlarına maruz kalacaksınız. Dikkatli bir yerleştirme işleminden sonra doktorunuz enjeksiyon bölgesi üzerini örten cildi uyuşturmak için lokal anestetik kullanacaktır. Sağlık uzmanınız asıl ilacı eklem kapsülünün içine enjekte etmeden önce bunun için uygun bölge olup olmadığından emin olmak amacıyla ekleme röntgen ışınlarında gözükecek kontrast madde (boya) enjekte edecektir.
Enjeksiyondan önce ne gibi hazırlıklar gerekir?
- Faset eklem enjeksiyondan önce hekiminizden yöntemi size ayrıntılı olarak açıklamasını isteyin. Hekiminiz sizden yasalar gereği yazılı onam isteyecektir.
- Hekiminizi diğer tüm rahatsızlıklarınız, kullandığınız ilaçlar, varsa allerjiye neden olan etkenleri ve ilaçlar konusunda bilgilendirin. E vitamini, glukozamin, sarımsak, gingeng gibi bitkisel ilaçlar da kanamaya yol açabilir.
- Aspirin dışındaki tüm kan sulandırıcı ilaçların kesilmesi gerektiğinden ilgili doktorunuza danışmanızda fayda vardır.
- Müdahaleye giderken daha önce yapılmış tüm tetkiklerinizi, MR, bilgisayarlı tomografi, laboratuar bulgularını yanınızda götürün.
- Rahat kıyafetler giyin ve saat, yüzük ve diğer mücevherlerinizi evinizde bırakın.
- İşlemden önce en az 4 saat önceden su ve gıda alımı kesilmelidir. Ancak diğer sistemik hastalıklar nedeniyle alınması gerekli olan ilaçlar az bir miktar suyla alınabilir.
- İşlem sırasında sedasyon adı verilen yüzeyel anestezi işlemi uygulanacağından yalnız eve dönüşe izin verilmez. Bir refakat ile birlikte gelinmelidir. Aynı zamanda uygulanan lokal enestezik bacaklarda geçici bir güçsüzlük ve hissizlik yapabildiğinden araba kullanamazsınız.
Neden Yapılır?
Faset eklem enjeksiyonunun iki nedeni vardır: teşhis (ağrının kaynağını belirlemek için) ve tedavi (tespit edilen anormalliği tedavi etmek için).
Bel ağrılarının çoğu, birkaç hafta içinde kendiliğinden veya dinlenme, antienflamatuar ilaçlar, fizik tedavi veya egzersiz gibi geleneksel tedavilerle iyileşecektir. Altı haftadan daha uzun bir süredir bel ağrısından muzdaripseniz ve geleneksel tedavi yöntemlerinin yardımı olmadıysa, doktorunuz omurganın yapılarını incelemek için manyetik rezonans görüntüleme (MRI) veya bilgisayarlı tomografi (BT) gibi teşhise yönelik testler isteyebilir. Faset eklemdeki bir sorun (enflamasyon, tahriş, şişme veya artritler) bel ağrısına yol açabilmektedir. Teşhis için yapılan testler faset eklemde bir anormalliği işaret edebilir, bu da ağrının kaynağının faset eklem olduğunu düşündürebilir. Ancak bazen ağrının kaynağı faset eklemken sonuçlar normal çıkabilir, öte yandan anormal sonuçlar da sorunun daima faset eklemden kaynaklandığını göstermez.
Bel ağrısının kaynağının gerçekten bir faset eklem olup olmadığını tespit etmek için bir enjeksiyon (bazen “blok” olarak da adlandırılır) verilebilir. Faset eklemin içine küçük bir miktar anestetik veya uyuşturucu ilaç enjeksiyonu ağrıyı azaltır veya ortadan kaldırırsa, bu durum ağrının kaynağının faset eklem olduğunu gösterebilir. Bu, faset eklem enjeksiyonunun teşhise yönelik kullanımıdır. Ağrının kaynağı olarak bir faset eklem belirlenirse, anestetik ajanlar ve antienflamatuar ilaçlar daha uzun süreler için ağrın kesilmesini sağlayabilir.
Riskleri ve yan etkileri nelerdir?
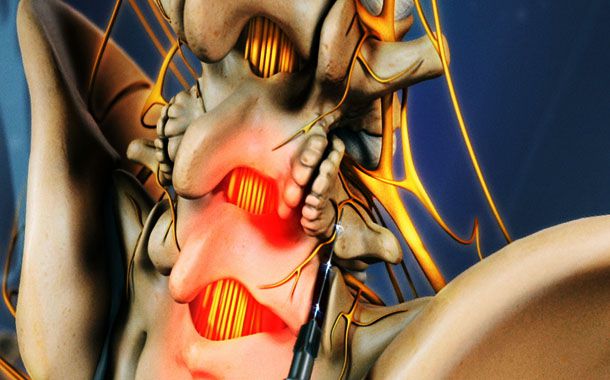
Faset eklem enjeksiyonları ve faset eklem sinirinin bloğu 40 yılı aşkın bir süredir uygulanan güvenli yöntemlerdir. Yöntem görüntüleme altında ve iğneye benzer elektrodlarla uygunır. Bu elektrodların özelliği, elektrodun ucunun elektronik olarak uygulama bölgesinin direncini ohm cinsinden ölçebilmesidir. Bu nedenle istenmeyen bölgelere ulaşıldığında yöntem uygulanmaz.
Yan etkileri çok seyrektir. Sınırlı bir alana verilmesi ve sistemik yayılımının çok az olması nedeniyle steroide bağlı yan etkiler hemen hemen hiç görülmez. Enfeksiyon ise oldukça ender görülen ciddi bir yan etkidir. Önlemek için işlem tamamen steril koşullarda yapılmalıdır. İğnenin giriş yeri ve eklim radyolojik görüntüleme altında belirlendiğinden kanama, sinir hasarı gibi ciddi yan etkilere neredeyse hiç rastlanmamaktadır.
Enjeksiyondan sonra ne olur?
İşlemin hemen ardından, ağrınızın azaldığını veya tamamen dindiğini hissedebilirsiniz. Sağlık uzmanınız, ağrınızın rahatlama seviyesini değerlendirmek için normal olarak ağrıya neden olan bir hareket yapmanızı isteyebilir. Nadiren de olsa bazı hastalar enjeksiyondan birkaç saat sonra bacak güçsüzlüğü, uyuşukluk veya karıncalanma hissettikleri halde, prosedürden hemen sonra yürüyebileceksiniz. İlaçlar tepki sürenizi etkileyebileceği için, enjeksiyondan hemen sonra araba kullanmak genellikle önerilmez. Prosedürün ardından sizi eve götürebilecek birisi olması gerekebilir.
Evdeyken, enjeksiyon bölgenizde olabilecek herhangi bir ağrıyı buzla veya sağlık uzmanınızın yazdığı ilaçlarla tedavi edebilirsiniz. Genellikle bu durumu önemsememeniz ve ilk gün kendinizi zorlamamanız önerilir. Enjeksiyonun anestetik kısmı zamanla ortadan kalktıktan sonra, bel ağrınız geri gelebilir. Enjeksiyonun steroid kısmının ağrıyı kesmeye başlaması, yedi ilâ on gün sürebilir. Genellikle ilk günün ardından ağrınızın izin vereceği oranda günlük aktivitelerinize geri dönebilirsiniz; ancak, izin verilecek özel aktiviteler hakkında sağlık uzmanınızdan öneriler almak için onunla beraber durumunuzu gözden geçirmelisiniz. Çoğu durumda enjeksiyonu izleyen gün işe geri dönebilirsiniz.
Tedaviye yönelik yapılan ilk faset enjeksiyonu sonrası ağrınız dinmezse, aynı bölgede enjeksiyon tedavileri genellikle önerilmemektedir. Araştırma, prosedürün uygulandığı hastaların %18-63’ünde faset enjeksiyonlarının altı aydan daha uzun bir süre boyunca bel ağrısını dindirebildiğini bulmuştur. Faset enjeksiyonlarının tek başına bir ağrı tedavisi olmaktan ziyade, hastanın diğer geleneksel tedavi şekillerini (fizik egzersiz, yoga, germe ve eğilme) uygulayabilmesine izin veren bir yöntem olarak kullanılması önerilmektedir.
Kimlere yapılmamalıdır?
En az dört veya altı hafta süren bir ağrınız yoksa ve diğer geleneksel tedavi türlerini denemediyseniz, bel ağrınızın tedavisinde faset enjeksiyonlarını olmamalısınız. Aşırı kanama eğiliminiz varsa veya kanın pıhtılaşmasını önleyen antikoagülan bir ilaç, örn. coumadin veya heparin alıyorsanız, bu prosedür tavsiye edilmez; bu ilaçları alıyorsanız sağlık uzmanınıza bunu söylemelisiniz. Bel ağrınızın nedeni bir enfeksiyon veya tümör olarak teşhis edilmişse, ağrıyı dindirmek için başka yolların kullanılması da önerilebilir.